Zdrowie
Słuch przyszłości
Polska szkoła otochirurgii wkracza w erę medycyny precyzyjnej
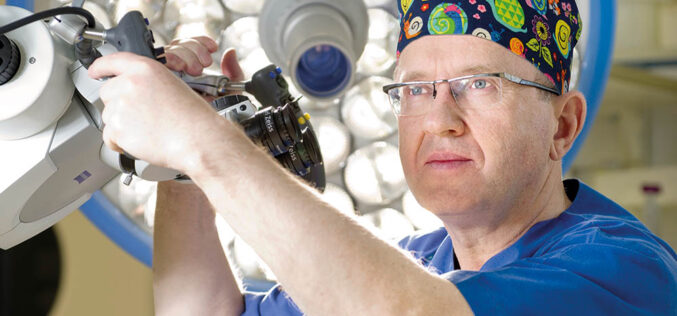
Prof. dr hab. inż. Artur Lorens – kierownik Zakładu Implantów i Percepcji Słuchowej, Instytut Fizjologii i Patologii Słuchu.
Przełom miał miejsce w 1997 r., na międzynarodowej konferencji w Nowym Jorku prof. Henryk Skarżyński przedstawił koncepcję rozszerzenia wskazań do stosowania implantów ślimakowych. To była rewolucja – dotychczas implanty ślimakowe były stosowane głównie u pacjentów z całkowitą głuchotą. Tych trochę słyszących – odrzucano. Tymczasem prof. Skarżyński opracował metodę Partial Deafness Treatment (PDT), która opierała się na zachowaniu naturalnych struktur ucha wewnętrznego i jednoczesnym wykorzystaniu stymulacji elektrycznej. Swoista hybryda, bo pacjent odbierał dźwięki naturalnie, za pomocą sygnałów akustycznych, i poprzez implant – za pomocą elektrycznej stymulacji nerwu słuchowego. Dla otochirurgów było to najwyższym wyzwaniem – zakładając implant, musieli pracować tak, by nie uszkodzić w uchu tego, co działa.
Realizowane obecnie przedsięwzięcie, pod kierownictwem prof. Artura Lorensa, to kolejny krok w rozwoju tej koncepcji. Nowatorski w świecie. Elektrodę, którą chirurg wszczepia w ucho wewnętrzne, wykorzystano również jako narzędzie pomiarowe. Chirurg otrzymał w ten sposób pakiet informacji – pozwalający bezpiecznie przeprowadzić operację, a później precyzyjnie zaprogramować działanie implantu.
W ten sposób Światowe Centrum Słuchu w Kajetanach znów uciekło konkurencji.
Panie profesorze, porozmawiajmy o projekcie, nad którym sprawował pan nadzór merytoryczny. Ma bardzo długą nazwę: „Monitorowanie Stanu Ucha Wewnętrznego dla Optymalizacji i Personalizacji Implantacji Ślimakowej w Częściowej Głuchocie”. Realizowany jest w Światowym Centrum Słuchu Instytutu Fizjologii i Patologii Słuchu, a dofinansowany przez Agencję Badań Medycznych w ramach Krajowego Planu Odbudowy i Zwiększania Odporności. Na czym polega jego innowacyjność?
– Na tym, że wykorzystaliśmy elektrodę, czy właściwie wiązkę elektrod, która jest wszczepiana do ucha wewnętrznego i stymuluje nerw słuchowy do innych celów – do pomiarów sygnałów bioelektrycznych. Łatwo to sobie wyobrazić – jeżeli są metody typu EKG, czyli przyklejamy elektrody i rejestrujemy potencjały płynące od serca, to podobnie możemy odbierać sygnały z ucha wewnętrznego; tam są komórki, które generują potencjały. W naszym przypadku wygląda to tak, że prof. Skarżyński robi podejście chirurgiczne, czyli otwiera kość skroniową za uchem, wprowadza elektrodę do ślimaka, a my rejestrujemy te potencjały.
Za jej pomocą.
– Potem będzie ona stymulować, za pomocą prądu, nerw słuchowy. Ale w czasie operacji służy jako elektroda pomiarowa. Zbiera informacje z ucha i przesyła do systemu komputerowego.
Musi być zasilana.
– Jest zasilana prądem, wtedy kiedy stymuluje, kiedy jest częścią implantu ślimakowego. Wygląda to tak, że pacjent nosi za uchem procesor, który przetwarza dźwięk, przesyła do części wszczepialnej, tam przesyła energię elektryczną i tym prądem nerw słuchowy jest stymulowany. To taki rozrusznik nerwu słuchowego. Ale w trakcie naszego pomiaru ta elektroda jeszcze tak nie działa, ona zbiera potencjały. Jak naklejamy elektrodę na klatkę piersiową i robimy EKG, tak ona jest taką elektrodą pomiarową w uchu wewnętrznym.
Aparaty EKG to duże urządzenia.
– A tu mamy mikrochirurgię. To wszystko odbywa się pod mikroskopem.
Czyli ktoś wpadł na to, że tę elektrodę można wykorzystywać w dwojaki sposób?
– O tym wiedzieliśmy od dawna. To było potwierdzone, że elektroda może przesyłać informacje. Ale nie było opracowanej technologii, która by pozwalała to wykorzystać w warunkach klinicznych, u pacjentów z częściową głuchotą. W nielicznych miejscach na świecie są przeprowadzane zabiegi u pacjentów z częściową głuchotą. Najczęściej implantowani są ci, którzy są całkowicie głusi. Nasz instytut jest pionierem rozszerzenia kryterium kwalifikacji, czyli możemy pomagać dużo większej liczbie pacjentów.
Także tym z częściową głuchotą.
– To jest sytuacja, w której pacjent coś słyszy, zwłaszcza niskie,
r.walenciak@tygodnikprzeglad.pl
Po 7. Kongresie „Zdrowie Polaków”. Rekomendacje i nagrody
Prof. Henryk Skarżyński: Coraz lepiej radzimy sobie z zarządzaniem chorobą, a nie potrafimy zarządzać naszym zdrowiem
„Zdrowie – każdy element ma znaczenie” – to motto 7. Kongresu Zdrowia, zorganizowanego w listopadzie w Centrum Kongresowym Światowego Centrum Słuchu w Kajetanach.
16 marca, w salach Senatu RP, przyszła zaś pora na przyjęcie rekomendacji z tamtych obrad i wręczenie nagród w konkursie „Perspektywy Medycyny”.
To logiczne podsumowanie prac kongresu – po to się rozmawia, debatuje, by dochodzić do konkretnych wniosków. I wnioski z tamtych spotkań były prezentowane – w obecności marszałkini Senatu Małgorzaty Kidawy-Błońskiej, ministrów, senatorów, rektorów, ludzi medycyny, nauki, mediów. Czyli nie zawisły w próżni.
„Jestem zadowolona, że rozmowy o zdrowiu Polaków, o tym, co można poprawić, żeby Polacy czuli się zaopiekowani medycznie, toczą się w Senacie – mówiła Małgorzata Kidawa-Błońska. – To daje nam dobrą przestrzeń do przygotowania rozwiązań, które moglibyśmy przedstawić ministerstwom. Nauka, ochrona zdrowia, potrzebują odwagi. Odwagi potrzebują lekarze, żeby wprowadzać nowoczesne metody leczenia. Szczególnie w czasach, kiedy jest tyle zakłamania, teorii spiskowych na temat zdrowia, kiedy pojawiają się szarlatani, odwaga lekarzy ma ogromne znaczenie”.
Każdy element jest ważny
Oto sposób działania prof. Henryka Skarżyńskiego – kongres jest miejscem, w którym toczy się wymiana myśli, nieskrępowana, merytoryczna, jak najdalsza od partyjnych awantur. Szeroka – odbyło się bowiem 17 debat plenarnych, ponad 20 paneli interdyscyplinarnych, 70 wykładów. Wszystko z udziałem prawie 400 panelistów i wykładowców. A potem przychodzi czas podsumowania, spisania ustaleń i przekazania ich na ręce decydentów, tak by łatwiej było im podejmować decyzje. I druga rzecz – gdy profesor mówi: „każdy element jest ważny”, to również podkreśla, że dopiero dobrze połączone stanowią całość.
Kropla drąży skałę. Kongres przyjął rekomendacje w 10 obszarach. Stanowią one obraz najważniejszych wyzwań, przed którymi stoi dziś system ochrony zdrowia:
1. Nowoczesna medycyna (AI, telemedycyna) odpowiedzią na wyzwania systemu ochrony zdrowia.
2. Parlamentarzyści,
r.walenciak@tygodnikprzeglad.pl
Czas Henryka Skarżyńskiego
Oto zmiana, która ma swojego autora
Przełomowe momenty w historii Kajetan:
- 1992 – pierwsze w Polsce implantacje u dziecka i osoby dorosłej.
- 1993 – uruchomienie Ośrodka Diagnostyczno-Leczniczo-Rehabilitacyjnego Cochlear Center (pierwszy w Polsce, drugi w Europie ośrodek diagnostyczno-leczniczo-rehabilitacyjny).
- 1996 – powołanie Instytutu Fizjologii i Patologii Słuchu.
- 2002 – światowy krok milowy w leczeniu częściowej głuchoty.
- 2003 – otwarcie pierwszej części obecnego Światowego Centrum Słuchu.
- 2012 – otwarcie drugiej części Światowego Centrum Słuchu.
- 2007 do dziś – rozwój programu edukacyjnego Window Approach Workshop (od 2007 r. 88 edycji, udział ponad 8 tys. lekarzy, ponad 2 tys. operacji pokazowych).
- 2024 – pierwsze w świecie operacje wszczepienia implantów ślimakowych całkowicie wszczepialnych.
- 2025 – rozwiązania z AI (Hearbox Mobile) i rozwój powszechnych, masowych programów profilaktycznych do badań słuchu, głosu i mowy – jedynych takich w świecie.
Od 22 lat w Kajetanach każdego roku przeprowadzanych jest najwięcej na świecie operacji poprawiających słuch. Prawie 250 tys. procedur chirurgicznych wykonał osobiście prof. Henryk Skarżyński.
Kajetany to:
- około 5 mln konsultacji i badań,
- ponad 650 tys. procedur chirurgicznych,
- ponad 25 tys. wystąpień naukowych,
- ponad 20 tys. wszczepionych implantów słuchowych,
- ponad 1,5 tys. odznaczeń, nagród i wyróżnień.
Kajetany: 30 lat temu – ściernisko, dziś – najnowocześniejsza klinika na świecie.
Jeśli chcielibyśmy szukać symbolu wielkiej przemiany i sukcesu Polski w ostatnich 30 latach, to Kajetany są wyborem oczywistym. Nie może być inaczej. Tu, gdzie stoją budynki Światowego Centrum Słuchu, jeszcze 30 lat temu były orne pola. W tamtym czasie polska otolaryngologia dreptała 20 lat za światem. Dziś jest światowym liderem. Oto zmiana, która ma swojego autora. I aż się prosi o pytanie, jak to się stało.
Najważniejsze są początki, wyjście z otaczającej rzeczywistości. Ten pierwszy krok. Pytanie do prof. Henryka Skarżyńskiego jest więc oczywiste:
Na początku lat 90. polska otolaryngologia była 20-25 lat za światową czołówką. Czy wtedy wierzył pan, że można dogonić świat?
– Tak, wierzyłem i byłem przygotowany, bo inaczej nie zaczynałbym programu implantów ślimakowych. Na początku lat 90. rzeczywiście byliśmy 20-25 lat za czołówką, ale widziałem dwie kwestie. Po pierwsze, ogromną potrzebę społeczną. Po drugie, potencjał ludzi. Już w latach 1990-1991 rozpocząłem przygotowania do programu leczenia głuchoty, a w 1992 r. wykonałem pierwsze w Polsce wszczepienia implantów ślimakowych u dziecka i osoby dorosłej. To nie była teoria – to był dowód, że możemy wejść na tę samą ścieżkę co świat, a potem ją współtworzyć.
A jak goni się świat? Czytając fachowe opracowania? Odbywając staże? Więcej pracując?
– To nigdy nie jest jeden element. Oczywiście trzeba czytać publikacje naukowe, uczestniczyć w konferencjach, wyjeżdżać na staże i obserwować, jak pracują najlepsi. Ale równie ważne jest to, co się z tą wiedzą zrobi po powrocie. Ja po moich wizytach w Paryżu i Wiedniu wróciłem z pełnym przekonaniem, że możemy robić to, co tam widziałem, równie dobrze. Musiałem tylko, z wielkim wysiłkiem, stworzyć odpowiednie zaplecze diagnostyczne, kliniczne i rehabilitacyjne oraz tak zorganizować pracę zespołu,
r.walenciak@tygodnikprzeglad.pl
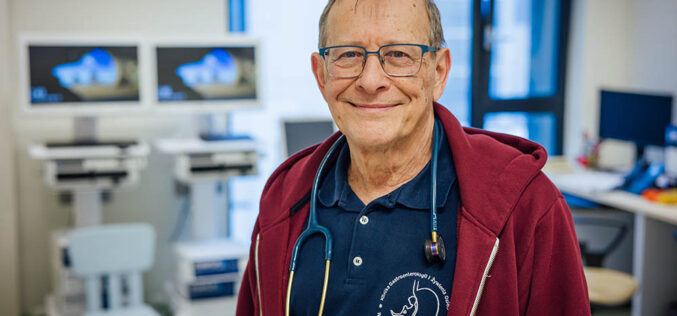
Robimy to, co najważniejsze dla pacjentów
Zależy mi na czytelnym systemie i na tym, żeby każdy umiał się w nim sprawnie poruszać
Jolanta Sobierańska-Grenda – doktor nauk społecznych, prawniczka i urzędniczka samorządowa, prezes zarządu spółki Szpitale Pomorskie (2017-2025), minister zdrowia w trzecim rządzie Donalda Tuska (od 2025).
Dokąd płynie łódź zwana Ministerstwem Zdrowia? My – pacjenci, dziennikarze – mamy poczucie chaosu. Wrażenie, że ministerstwo nie tylko nie rozwiązuje problemów systemu, ale coraz częściej samo staje się ich źródłem. Na przykład są problemy z płynnością finansową rządowego programu in vitro.
– Program in vitro ma płynność finansową. Sprawdzaliśmy jego efektywność, skuteczność, wskaźniki jakościowe. Bardzo nam na tym programie zależy. Dzięki niemu urodziło się już 10,5 tys. dzieci. W 2025 r. przeznaczyliśmy na jego finansowanie 600 mln zł, a w 2026 r. budżet został utrzymany na tym samym poziomie. Podział środków na 2026 r. jest powiązany z efektami leczenia oraz poziomem wydatkowania dotacji, a co za tym idzie – potencjałem realizatorów w roku poprzednim. Podobnie jak w ubiegłym roku ośrodki mogą występować o dodatkowe finansowanie, jeśli wykażą większe zapotrzebowanie. Kryteria są jednakowe dla wszystkich, nie jest to mechanizm uznaniowy. Na razie rozdysponowaliśmy 509 mln zł, więc do dyspozycji pozostaje jeszcze 90 mln zł. Wierzę, że dzięki rządowemu programowi będzie coraz więcej ciąż.
Pytałam o chaos w Ministerstwie Zdrowia. Rozumiem, że powyższą odpowiedzią uspokaja pani, że panujecie nad wszystkim?
– Kieruję resortem siedem miesięcy, a sektor ochrony zdrowia ma przed sobą wiele wyzwań. Dzięki temu, że mam wokół siebie osoby doświadczone w zarządzaniu, mamy uchwycone strategiczne wątki, ważne z punktu widzenia pacjentów. Pierwsze miesiące w Ministerstwie Zdrowia poświęciłam na identyfikowanie wyzwań, które są najpilniejsze, i nadałam im priorytety. Zachęcamy interesariuszy i podmioty lecznicze do patrzenia na zmieniającą się demografię i wyzwania w związku ze starzejącym się społeczeństwem. A to jest zawsze dłuższy proces. Przychodząc tutaj, mówiłam, że ważne dla mnie jest, żebyśmy nie wzbudzali niepotrzebnego niepokoju wśród pacjentów. Zależy mi na czytelnym systemie i na tym, żeby pacjenci umieli sprawnie się w nim poruszać.
Które to są „wątki strategiczne dla pacjenta”?
– Na pewno dziś jest to e-rejestracja. Widzimy, że zadziałała w pandemii, że możemy zapanować nad odwoływanymi wizytami, zarządzać czasem. To jest powiązane z profilaktyką. A właśnie na tym polu mamy najwięcej do odrobienia w stosunku do innych krajów europejskich. Chodzi o stworzenie przyjaznego systemu profilaktyki z łatwym dostępem do badań. Potrzebna jest edukacja, bo profilaktyka jest bardzo ważna. To nasz duży priorytet.
Ważne jest dla nas również profilowanie podmiotów leczniczych zgodnie z potrzebami pacjentów. Tworzymy różnego rodzaju zachęty, ale decyzje na temat konkretnych zmian muszą zapadać po dyskusjach w regionach i to jest dla mnie priorytet, z którym przyszłam do ministerstwa.
„Regiony” przyjechały pod gmach MZ. Mówię o proteście dyrektorów szpitali. Frekwencja nie była wprawdzie taka, jakiej oczekiwano, ale głos dyrektorów był słyszalny. Macie więc kłopoty z dogadaniem się.
– Rozumiem emocje towarzyszące dyrektorom, bo doświadczyłam podobnych 15 lat temu, kiedy zmienialiśmy szpitale na Pomorzu. Widziałam u siebie w regionie, że mamy dużo szpitali, że konkurują między sobą, że mamy problemy finansowe, że nie wiadomo, co nas czeka za 5-10 lat, bo zmienia się demografia, społeczeństwo się starzeje. Było sporo nerwów. Nie było łatwo przekonać wszystkich do zmian, ale dziś z satysfakcją mogę powiedzieć, że się udało.
Protest przed ministerstwem dotyczył szpitali powiatowych, które już dzisiaj mogą np. przeprofilować się zgodnie ze zmianami potrzeb pacjentów w kierunku opieki długoterminowej i geriatrycznej. Do szpitali powiatowych trafiły środki z KPO i z Funduszu Medycznego. Za kilka miesięcy,
Cicha śmierć
Z powodu sepsy w Polsce umiera rocznie ok. 25 tys. osób
Według danych opublikowanych przez Światową Organizację Zdrowia na sepsę w 2017 r. zachorowało na całym świecie prawie 50 mln osób. Zmarło ok. 11 mln.
Polska mimo licznych apeli lekarzy i naukowców nie ma ogólnokrajowego elektronicznego rejestru sepsy. Eksperci oceniają, że rocznie zapada na nią 47-50 tys. osób. Przy czym wskaźnik śmiertelności jest wyższy niż ten globalny i sięga na oddziałach intensywnej terapii ok. 50%. Innymi słowy, co roku umiera 23,5-25 tys. pacjentów. Znane są jednak szacunki wskazujące, że na sepsę zapada nawet 100 tys. Polaków.
Problem w tym, że zdaniem lekarzy jest ona trudna do zdiagnozowania, zwłaszcza w początkowym stadium, stan chorych bardzo szybko się pogarsza i niestety następuje śmierć.
Burza w organizmie
Sepsa nie jest taką chorobą jak np. gruźlica, którą wywołują bakterie Mycobacterium tuberculosis, czy grypa – wywoływana przez wirusy z rodziny Orthomyxoviridae. Nie jest też jednostką chorobową, lecz złożonym zespołem zaburzeń wynikających z nieprawidłowej, nadmiernej odpowiedzi organizmu na zakażenie.
Właśnie ta nieadekwatna reakcja, a nie konkretny drobnoustrój, prowadzi do uszkodzenia tkanek, niewydolności narządów i zagrożenia życia. Okazuje się, że sepsę mogą wywołać nie tylko bakterie i wirusy, lecz także grzyby i pasożyty.
W ostatnich dekadach definicja sepsy ewoluowała wraz z rozwojem wiedzy z dziedziny immunologii, biologii molekularnej i patofizjologii. Współczesne ujęcie podkreśla, że kluczowe znaczenie ma dysfunkcja narządowa wynikająca z rozregulowania odpowiedzi immunologicznej.
To odejście od dawnych,
Gdy pamięć się gubi
Co powinniśmy wiedzieć o chorobie Alzheimera?
We Wrocławiu, na ścianie budynku dawnej kliniki psychiatrycznej przy ul. Bujwida 42, znajduje się tablica upamiętniająca dr. Aloisa Alzheimera, który był jej dyrektorem i zmarł w tym mieście 19 grudnia 1915 r.
3 listopada 1906 r., w trakcie posiedzenia Towarzystwa Neuropsychiatrii Południowo-Zachodnich Niemiec w Tybindze, opisał on przypadek Augusty Deter, pacjentki, którą opiekował się od 1901 r., będąc wówczas zastępcą ordynatora w frankfurckiej klinice psychiatrycznej.
Banalna diagnoza. przełomowe odkrycie
Początkowa diagnoza był banalna: utrata pamięci. Z czasem stan Augusty się pogarszał. Pojawiły się halucynacje, dezorientacja, paranoja i zaburzenia snu. Kobieta nie była w stanie zapamiętać najprostszych informacji. W końcu zapomniała, jak się nazywa, i lekarze stracili z nią kontakt.
Augusta Deter zmarła 8 kwietnia 1906 r. z powodu zapalenia płuc i zakażonych odleżyn.
Po jej śmierci dr Emil Sioli, przełożony dr. Alzheimera we frankfurckiej klinice, wysłał jej mózg do Monachium, gdzie Alzheimer mieszkał i pracował, po to, by przeprowadził szczegółowe badania.
Przez kolejne miesiące doktor badał tkankę mózgową Augusty za pomocą nowoczesnych wówczas technik histologicznych i odkrył w nim „blaszki” przypominające osady brudnego materiału. Nigdy wcześniej czegoś podobnego nie widział. Stwierdził także rozległy zanik kory mózgowej, zbitki nieznanych wówczas białek odkładające się między komórkami nerwowymi oraz zwinięte wewnątrz neuronów włókna, które zamieniły je w gęstą strukturę.
Według relacji uczestników spotkania w Tybindze większość obecnych psychiatrów nie zrozumiała znaczenia tego odkrycia. Rok później dr Alzheimer opublikował w niemieckim czasopiśmie psychiatrycznym krótki artykuł na temat swoich badań, a w 1911 r. wydał rozszerzoną wersję tej pracy. W tym samym roku znany psychiatra dr Emil Kraepelin wpisał tę chorobę do podręcznika psychiatrii pod nazwą Alzheimer Krankheit (choroba Alzheimera), chociaż jej odkrywca nigdy nie używał tej nazwy.
Co ciekawe, odkrycie demencji u stosunkowo młodej kobiety (Augusta Deter miała wówczas 51 lat), choć było zaskakujące, gdyż w tamtych czasach uważano ją za chorobę wyłącznie starczą, nie wzbudziło szczególnego zainteresowania. Środowisko medyczne nie rozumiało, że lekarz opisał nową, odrębną chorobę, a nie zwykłe „przedwczesne starzenie się mózgu”. Tak więc za życia dr Alois Alzheimer nie zyskał wielkiego uznania w związku ze swoim odkryciem.
W tamtych czasach zakładano, że ludzie starzy tracą pamięć i umierają, dlatego że są starzy. Traktowano to jako naturalny proces, któremu lekarze nie mogli zaradzić. Z czasem zrozumiano doniosłość odkrycia Alzheimera, który dowiódł, że utrata pamięci nie jest standardowym przejawem starzenia się, lecz chorobą, której objawy można dostrzec w mózgu. A zatem można ją też leczyć.
Po ponad stu latach wiemy, że to wyjątkowo trudne zadanie, którego nie udało się rozwiązać naukowcom, lekarzom ani farmaceutom. Do dziś nie ma skutecznego leku na chorobę Alzheimera. A te, które są od niedawna dostępne, jedynie opóźniają tragiczny koniec. Niestety roczna kuracja lekiem o nazwie Kisunla (lek na wczesne stadium choroby Alzheimera, spowalnia postęp łagodnych zaburzeń poznawczych poprzez usuwanie blaszek beta-amyloidowych z mózgu), produkowanym
Zdrowie zaczyna się od jelit
WOŚP na rzecz zdrowych brzuszków dzieci
Prof. dr hab. Piotr Albrecht – specjalista z dziedziny pediatrii, gastroenterologii i gastroenterologii dziecięcej, były wieloletni kierownik Kliniki Gastroenterologii i Żywienia Dzieci Warszawskiego Uniwersytetu Medycznego, wykonał ponad 16 tys. endoskopii górnego i dolnego odcinka przewodu pokarmowego z polipektomiami, rozszerzaniem przełyku i usuwaniem różnorodnych ciał obcych z żołądka i przełyku. Były członek Zarządu Głównego Polskiego Towarzystwa Pediatrycznego. Redaktor naukowy podręcznika „Gastroenterologia dziecięca. Przewodnik lekarza praktyka”. Redaktor czasopisma „Forum Pediatrii Praktycznej”.
Kiedy próbowałam dodzwonić się do gastroenterologów dziecięcych, dowiedziałam się, że jesteście obecnie jednymi z najbardziej zajętych specjalistów.
– Faktycznie, jesteśmy przeciążeni zwłaszcza w szpitalu. W Warszawie są tylko dwa oddziały gastroenterologiczne dla dzieci – w Centrum Zdrowia Dziecka, które obsługuje całą Polskę, a dla całego Mazowsza jest oddział, w którym nadal pracuję. Ma 18 łóżek plus często zajęte tzw. miejsca korytarzowe i ponad rok trzeba czekać w kolejce na planową hospitalizację.
Z jakimi dolegliwościami dzieci do was trafiają? Coś jest na rzeczy, skoro nagle gastroenterolog dziecięcy stał się tak niezbędny.
– No, nie „nagle”. Patrząc na problem choćby przez pryzmat zaparć, 40% porad gastroenterologicznych jest udzielanych z tego powodu. Absorbuje nas ta jedna choroba, teoretycznie błaha. Obecnie zajmują nas również nieswoiste zapalenia jelit, czyli wrzodziejące zapalenie jelita grubego oraz choroba Leśniowskiego-Crohna. Niezliczone bóle brzucha, w większości przypadków spowodowane stresem szkolnym, rozwodem rodziców itp. czynnikami stresującymi. Poza tym narasta problem eozynofilowego zapalenia przełyku.
Co to takiego?
– To zapalenie wywołane eozynofilami, tzw. krwinkami kwasochłonnymi, mającymi pewien związek z reakcją alergiczną. Tworzy się naciek wywołany przez te komórki, które normalnie w niewielkiej ilości występują we krwi. Zgromadzone w nadmiarze w przełyku prowadzą do zapalenia i objawów zwanych dysfagią, czyli utykania kęsa pokarmowego i bólu przy połykaniu.
Rozumiem, że również nieswoistych zapaleń jelit jest coraz więcej?
– Tak. Choroba Leśniowskiego-Crohna występuje coraz częściej w całym cywilizowanym świecie, choć należy do grupy chorób rzadkich. Poza tym narasta problem różnego typu zatruć, w tym przebiegających z uszkodzeniem wątroby. Są też dziesiątki połkniętych ciał obcych, które trzeba wyjmować, albo zdarzają się poparzone przełyki. Rodzice często na nic nie mają czasu, dziećmi nie bardzo się zajmują, więc one łykają, co popadnie.
Co się robi z poparzonym przełykiem?
– Poza konieczną gastroskopią niezbędne jest żywienie przez sondę, czasem żywienie dożylne, antybiotykoterapia, sterydoterapia, długotrwała obserwacja i hospitalizacja. Zdarzają się poważne uszkodzenia na całe życie. Najniebezpieczniejsze pod tym względem są ługi (Kret), a także utykające w przełyku baterie zegarkowe.
W jakim stanie dzieci trafiają na oddział gastroenterologii? Czy rodzice w miarę wcześnie reagują na dolegliwości brzuszkowe?
– Czasem reagują wręcz za wcześnie. Jak dziecko raz zaboli brzuch, a każdego może zaboleć, natychmiast jadą na SOR. Są przewrażliwieni, a w dodatku, jak się naczytają w internecie, że ból brzucha może doprowadzić do raka… Dzieci nie chorują na raka jelit i żołądka, ale rodzice szukają tego, co najgorsze.
Jaka powinna być zatem reakcja rodziców, jeśli dziecko skarży się na ból brzuszka, żeby od razu nie pędzić na SOR? Czy jeśli ból się powtarza, badać kalprotektynę w kale (marker stanu zapalnego jelit; jego podwyższone stężenie świadczy o procesie zapalnym, który może być związany z nieswoistymi zapaleniami jelit – przyp. red.)?
– Nie, o badaniu kalprotektyny musi zdecydować lekarz, nie można tak sobie badać, dlatego że kalprotektyna może być podwyższona przy każdej infekcji jelitowej, również wirusowej. Jeśli rodzice zobaczą podwyższone stężenie kalprotektyny, a wiedzą, że to może być związane z nieswoistym zapaleniem jelit, nie będziemy mogli się opędzić od pacjentów do gastro- i kolonoskopii. Zupełnie niepotrzebnie. Kalprotektyna nie jest więc pierwszym zlecanym badaniem. Natomiast niepokoić powinny stałe, wybudzające ze snu bóle brzucha, którym towarzyszy biegunka, utrata masy ciała, bóle stawowe, niewyjaśnione gorączki – wtedy mamy czego szukać w jelitach. Pamiętać oczywiście trzeba o bólu wyrostkowym,
Serce 2.0
Jak kardiologia i kardiochirurgia wyprzedzają wyobraźnię
Czym jest serce? Przez tysiąclecia było przede wszystkim metaforą. Siedliskiem duszy, uczuć, w tym oczywiście miłości, i odwagi. Gdy ktoś odchodził, mówiliśmy, że serce nam pękło. Zakochani gotowi byli oddać swe serce. W średniowieczu Anglicy, ceniąc rycerskość i odwagę króla Ryszarda I, nadali mu przydomek Lwie Serce.
Czym, wobec niezwykłego postępu, jaki dokonał się w kardiologii i kardiochirurgii, serce jest dzisiaj? Mechanizmem, który można naprawić, wymienić lub zmodyfikować? Monitorowanym za pomocą smartwatcha organem, którego rytm kontroluje sztuczna inteligencja? Czy ludzkie serce można zaprojektować i stworzyć w laboratorium? Albo pobrać od świni i wszczepić śmiertelnie choremu pacjentowi? To nie są scenariusze kolejnego filmu z gatunku science fiction – to rzeczywistość, którą przyniosły nam lata 2020-2025.
W tym czasie zatarły się granice między naturą a technologią, między życiem a jego inżynierią – w tempie, którego nie przewidział nikt. Ludzkie serce przestało już być kruchym organem – stało się precyzyjnym mechanizmem, który można wymienić lub zaprogramować na nowo.
W ostatnich latach medycyna dokonała skoku, który nasi przodkowie uznaliby za magię. Wkroczyliśmy w złotą erę kardiologii i kardiochirurgii, w której – o dziwo – Polska gra w pierwszej lidze.
Sztuczne serca
3 grudnia 1967 r. w szpitalu Groote Schuur w Kapsztadzie dr Christiaan Barnard w asyście młodszego brata, dr. Mariusa Barnarda, wraz z zespołem chirurgów przeprowadził pierwszą transplantację ludzkiego serca, które zostało pobrane od Denise Darvall, ofiary wypadku drogowego. Operacja się udała, jednak pacjent, 53-letni Louis Washkansky, zmarł po 18 dniach na zapalenie płuc, gdyż leki, które miały zapobiec odrzuceniu przez organizm nowego serca, osłabiły jego odporność. Dr Barnard z dnia na dzień stał się gwiazdą pierwszej wielkości – dowiódł, że przeszczep serca jest możliwy.
Szacuje się, że rocznie na świecie wykonywanych jest 9-10 tys. takich operacji. Ich liczba stale rośnie, a 20% pacjentów żyje z nowym sercem ponad 20 lat. Nie zmienia to faktu, że od 1967 r. transplantolodzy pracują w cieniu brutalnej statystyki: dostępnych do przeszczepu serc nigdy nie ma dla wszystkich osób, które potrzebują nowego organu. Mimo ogromnego postępu, jaki dokonał się w medycynie, pacjenci nadal umierają, czekając na dawcę.
Jednym z rozwiązań tego problemu było stworzenie sztucznego serca. Już w roku 1966 Amerykanin dr Michael DeBakey zastosował, jako wsparcie po operacji, prototypowy system wspomagania lewej komory serca. Stworzona przez niego pompa pracowała 10 dni i uratowała pacjentkę. Dziś uważa się go za jednego z pionierów prac nad sztucznym sercem.
Pod koniec lat 80. w Bostonie zespół dr. Williama Bernharda we współpracy z firmą Thermedics stworzył prototyp urządzenia wspomagającego, które zapewniało krążenie krwi u pacjenta. Dało ono początek systemowi nazwanemu HeartMate. Dziś producentem HeartMate 3 LVAD jest Abbott Cardiovascular.
W Polsce po raz pierwszy wykorzystano to urządzenie 1 grudnia 2015 r. w Narodowym Instytucie Kardiologii w Warszawie-Aninie. Dokonał tego zespół w składzie: prof. Mariusz Kuśmierczyk, dr Piotr Kołsut i dr Paweł Litwiński. Jednak dziś taka metoda to za mało. Systemy typu HeartMate mają wspomagać serce pacjentów, by mogli doczekać przeszczepu – i choć rozmiary sprzętu nie są już takie jak kiedyś, wciąż nie jest to wygodne rozwiązanie.
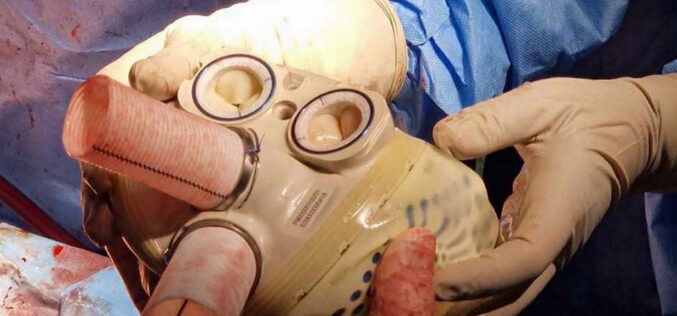
4 kwietnia 2024 r. w Klinice Chirurgii Serca, Klatki Piersiowej i Transplantologii Uniwersyteckiego Centrum Klinicznego Warszawskiego Uniwersytetu Medycznego zespół wspomnianego prof. Mariusza Kuśmierczyka po raz pierwszy w Polsce wszczepił całkowicie sztuczne serce Aeson francuskiej firmy Carmat 37-letniemu pacjentowi z krańcową niewydolnością serca. Była to 58. taka operacja na świecie. Po kilku tygodniach stan pacjenta znacznie się poprawił, co oznaczało, że otworzyła się perspektywa powrotu do normalnego życia.
Aeson to zupełnie inna liga w technologii. Wyobraźmy sobie serce, które „rozumie” organizm, np. „wie”, kiedy wchodzisz po schodach, i zwiększa wtedy swoją wydajność. Serce, które nie wymaga agresywnej terapii przeciwzakrzepowej, bo jego membrany biologiczne w kontakcie z krwią są tak kompatybilne, że wystarczy codzienna aspiryna. To już nie jest urządzenie zastępcze na czas oczekiwania na przeszczep. To jest alternatywa dla przeszczepu.
W tym właśnie kierunku zmierza amerykańska spółka SynCardia Systems, która opracowała sztuczne serce stosowane już w ponad 27 krajach. Obecnie pracuje nad nowymi technologiami, w tym nad w pełni implantowalnym urządzeniem.
Warto jednak zaznaczyć, że obydwa rozwiązania, francuskie i amerykańskie, wymagają zewnętrznego zasilania, dlatego część urządzenia musi być noszona przez pacjenta w czymś, co przypomina mały plecak. Ideałem byłoby sztuczne serce wszczepiane chorym tak jak obecnie rozrusznik. I które działałoby bez ładowania baterii choćby przez kilka tygodni.
Krok w tym kierunku próbuje wykonać inna amerykańska spółka – BiVACOR, której sztuczne serce zostało w lipcu 2024 r. wszczepione pacjentowi z krańcową niewydolnością serca jako pomost do transplantacji. Na razie wyniki badań są zachęcające – urządzenie ma też mniejsze wymiary od produktów konkurencji.
Wsparcie międzygatunkowe
Alternatywą dla wszystkich wymienionych urządzeń jest testowany przez badaczy przeszczep człowiekowi serca świni. 7 stycznia 2022 r. David Bennett wyraził zgodę na jedną z najodważniejszych operacji w historii medycyny. Chirurdzy z University of Maryland Medical Center wszczepili mu serce genetycznie zmodyfikowanej świni, dbając o to, by jego układ odpornościowy nie odrzucił obcego organu. Bennett wiedział, że umiera – na eksperyment zgodził się dlatego, że nie miał szans na przeszczep od człowieka. Przeżył dwa miesiące, ale jego przypadek udowodnił, że bariera międzygatunkowa przestała być nieprzekraczalna.
Możliwe było to dlatego, że są już dostępne narzędzia genetyczne, które pozwoliły na takie zmodyfikowanie genów świni, by pobrane od niej serce mogło „oszukać” ludzki układ immunologiczny. Badania trwają. Zespół z University of Maryland nie porzucił projektu, wręcz przeciwnie. Świnie hodowane są w sterylnych, laboratoryjnych warunkach, poddawane testom na każdy znany patogen. Przeciwciała nowej generacji gotowe są do blokowania coraz subtelniejszych mechanizmów odrzucania przeszczepów, a ulepszony protokół operacji czeka na kolejnych pacjentów.
Perspektywa wszczepiania ludziom organów świń budzi ogromne kontrowersje etyczne. Jednak jeśli to rozwiązanie okaże się skuteczne, z pewnością znajdzie zastosowanie. Chyba że sukcesem zakończą się badania nad komórkami macierzystymi, dzięki którym będzie można hodować w laboratoriach fragmenty serca, a następnie operacyjnie wymieniać chore tkanki.
Nowe leki
Jednak rewolucja w leczeniu serca nie odbywa się wyłącznie w salach operacyjnych i
Jakie wnioski z pandemii?
Świat teoretycznie jest przygotowany. Ale czy opracowane strategie zadziałają?
Pandemia COVID-19, która wybuchła w chińskim mieście Wuhan pod koniec 2019 r. i objęła cały świat, a której koniec Światowa Organizacja Zdrowia ogłosiła w maju 2023 r., spowodowała 500-700 mln zakażeń wirusem SARS-CoV-2 i 6-7 mln zgonów. Prawdopodobnie jednak rzeczywista liczba ofiar była wyższa. Zmusiło to bogate kraje do poszukiwania rozwiązań, które w przyszłości umożliwiłyby skuteczną walkę z podobnym zagrożeniem. Głównym motywem, którym kierowali się politycy, nie była bynajmniej duża śmiertelność, chodziło raczej o niemożliwe do przewidzenia konsekwencje ekonomiczne i polityczne.
A jest czego się bać. W roku 2024 Międzynarodowy Fundusz Walutowy przyjął, że z powodu COVID-19 gospodarka światowa straciła 13,8 bln dol. Szacunki amerykańskich ekonomistów, którzy wzięli pod uwagę zarówno koszty zapewnienia mieszkańcom USA opieki zdrowotnej, jak i straty w PKB, oscylowały wokół 16 bln dol. W ocenie innych zespołów eksperckich całkowity koszt pandemii, w zależności od przyjętej metody, mieścił się w przedziale od 17 bln do 35 bln dol.
Już w 2016 r. Światowa Organizacja Zdrowia (WHO) opracowała globalną strategię, której celem było przyśpieszenie badań nad narzędziami medycznymi – głównie testami diagnostycznymi, szczepionkami i lekami – na wypadek epidemii groźnych chorób zakaźnych. Nazwano ten plan R&D Blueprint. Jego realizacja miała skrócić czas od momentu wykrycia zagrożenia do udostępnienia skutecznych środków medycznych, tak aby można było szybciej ratować życie i zapobiegać kryzysom zdrowotnym na dużą skalę. Do wybuchu pandemii COVID-19 R&D Blueprint pozostawał martwy. Po roku 2019 wszystko się zmieniło. Urzędnicy WHO i naukowcy wzięli się do pracy. To samo miało miejsce w Europie.
Najgroźniejsze patogeny
W ramach R&D Blueprint WHO ustaliła listę chorób priorytetowych, tak aby ukierunkować dosyć ograniczone zasoby na badania i rozwój skutecznych środków zaradczych. Na liście tej znalazły się patogeny ocenione jako stwarzające największe zagrożenie dla zdrowia publicznego ze względu na potencjał epidemiczny oraz brak szczepionek i leków.
Dziś do tych chorób zaliczane są: gorączka krwotoczna krymsko-kongijska (CCHF), choroby wywołane wirusami Ebola i Marburg, gorączka Lassa, koronawirus bliskowschodniego zespołu oddechowego (MERS-CoV) oraz ciężki ostry zespół oddechowy (SARS), choroby wywołane wirusami Nipah i Hendra, gorączka Doliny Rift (RVF), a także nieznany wirus lub bakteria, które oznacza się jako „chorobę X”.
16 września 2021 r. Unia Europejska w reakcji na ujawnione podczas pierwszych miesięcy pandemii COVID-19 braki w koordynacji działań powołała nową strukturę – Europejski Urząd ds. Gotowości i Reagowania na Stany Zagrożenia Zdrowia (Health Emergency Preparedness and Response, HERA). Miał on zaplanować działania, które w przyszłości uchroniłyby nasz kontynent przed pandemią. Jeśli chodzi o patogeny mogące