Tag "medycyna"
Ołowiana prawda
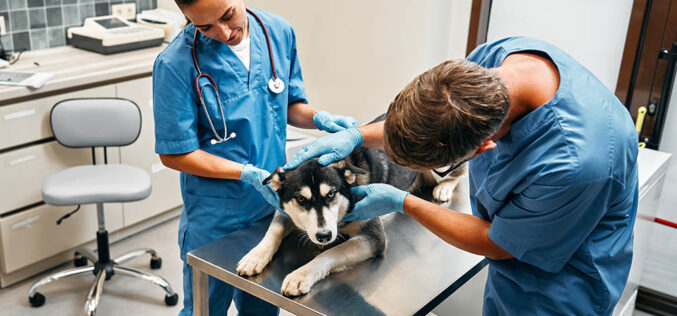
Dla „swoich dzieci” potrafiła nawet przekabacić „anioła stróża” z SB. Ale Jolanta Wadowska-Król nie działała sama
Udźwignięcie tego, co naprawdę wydarzyło się w śląskich Szopienicach, nie leżało poza zasięgiem Netfliksa. Jednak z jakiegoś powodu producent Orient Film, reżyser Maciej Pieprzyca, a nade wszystko scenarzysta Jakub Karolczuk wybrali drogę
na skróty. Czym ten zabieg usprawiedliwić? Potencjalnymi zasięgami produkcji? Kuszącą wizją wykreowania „polskiego Czarnobyla” w Szopienicach? Albo chęcią przedstawienia kolejnej „prawdy objawionej” o Polsce lat 70., łatwą okazją do ugruntowania stereotypu ówczesnej komunistycznej władzy, nieczułej na problemy chorych dzieci?
Jeśli taki był zamysł twórców, to niestety się udał. Niestety, bo kosztem jest prawda.
Do tej pory na temat tej produkcji wypuszczono na świecie już 52,4 mln publikacji, a w Polsce 17,2 mln (Instytut Monitorowania Mediów, 26 lutego 2026). W Stanach Zjednoczonych i w Niemczech porównuje się ją do serialu „Czarnobyl” i traktuje jak ekologiczny thriller o systemowym tuszowaniu prawdy (zapewne także z powodu boleśnie przez sztuczną inteligencję przerysowanych obrazów szopienickich familoków, podwórek i hutniczych hal), a świat przestał już pytać, jak to było w PRL – świat po serialu Netfliksa już wie.
Tymczasem prawda o tym, co się wydarzyło w Szopienicach, nie jest nawet bardziej skomplikowana i zniuansowana. Ona jest po prostu inna.
Marzena Michałek
Ta opowieść mogłaby być ciekawsza, a na pewno byłaby prawdziwsza – szkoda, że Netflix nie pokazał pełnej historii trzech niezłomnych Ślązaczek.
Gdyby wśród polskich lekarzy wskazać wzór do naśladowania, postać godną pomnika, z pewnością taką osobą byłaby Jolanta Wadowska-Król, o której powstał głośny serial „Ołowiane dzieci”. Serial budzący spory, i słusznie, gdyż utrwala kiepski stereotyp Górnego Śląska jako polskiej Katangi. W dodatku z drugiej pomnikowej postaci serial ten zrobił kogoś zupełnie innego.
Szopienice, dzielnica Katowic, również dziś są biedniejsze niż inne części miasta. Huta Metali Nieżelaznych już nie działa. Ale ołów w ziemi pozostał. Zarówno w Katowicach, jak i w wielu innych miejscowościach Górnego Śląska jest sporo miejsc, gdzie znajdziemy całą tablicę Mendelejewa.
Pierwsza huta została wybudowana w Szopienicach w latach 30. XIX w. Nazywała się Wilhelmina. Obok powstały huty Walther Croneck, Uthemann oraz inne zakłady hutnicze. Uthemann rozpoczął działalność w 1912 r. To ważne dla naszej opowieści, ponieważ rok później w Szopienicach założono szkołę specjalną. Wiele dzieci z hutniczych rodzin było upośledzonych.
Nieprawdą jest, że nie wiedziano o zagrożeniu trującymi oparami. I chodziło nie tylko o wyziewy ołowiu, lecz także np. kwasu siarkowego, który powstawał przy wytopie cynku. Hutnicy byli wyposażeni w maski, ale przeciwpyłowe, a nie takie, które odfiltrowywały opary kwasu siarkowego w powietrzu. Radzili sobie, wkładając pod maskę szmatę. Gdy szmata robiła się mokra, wymieniali ją.
Wszyscy wiedzieli, że
Odebrana seksualność
Dysfunkcje seksualne po lekach antydepresyjnych mogą dotyczyć setek tysięcy Polaków
Julia Linke – autorka badania „Characteristics and risk factors of Post-SSRI Sexual Dysfunction (PSSD)” przeprowadzonego na Uniwersytecie Medycznym w Poznaniu, rezydentka neurologii dziecięcej w Uniwersyteckim Szpitalu Klinicznym w Poznaniu. Zainteresowana pograniczem neurologii i psychiatrii oraz bezpieczeństwem farmakoterapii i jej długoterminowymi konsekwencjami.
Ewa Majcherek – współautorka badania „Characteristics and risk factors of Post-SSRI Sexual Dysfunction (PSSD)” przeprowadzonego na Uniwersytecie Medycznym w Poznaniu, rezydentka położnictwa i ginekologii w Specjalistycznym Zespole Opieki Zdrowotnej nad Matką i Dzieckiem w Poznaniu, członkini zarządu Polskiego Towarzystwa Zdrowia Seksualnego i Reprodukcyjnego.
W Polsce świadomość PSSD – zespołu zaburzeń seksualnych po lekach antydepresyjnych z grupy SSRI, takich jak Zoloft, Sertralina czy Prozac, oraz SNRI, czyli np. Duloksetynie i Wenlafaksynie – wydaje się znikoma, zarówno w społeczeństwie, jak i wśród lekarzy.
Julia Linke: – Gdy podczas studiów po raz pierwszy natknęłyśmy się na ten problem, byłyśmy w szoku, że kompletnie nic o nim nie wiemy. Zaczęłyśmy rozmawiać z innymi badaczami i lekarzami – okazało się, że wiedza większości z nich również jest bliska zeru.
Ewa Majcherek: – Pomyślałam wtedy, że musi to być jakieś niezwykle rzadkie zjawisko. Zaczęłyśmy drążyć temat i odkryłyśmy, że wcale nie jest rzadkie – po prostu jest rzadko badane. Większość pacjentów po zakończeniu leczenia psychiatrycznego nie wraca do lekarza z tym problemem, próbując poradzić sobie z nim na własną rękę. To bardzo utrudnia zbieranie danych. Warto dodać, że sam problem bynajmniej nie jest marginalny. Skala spożywania leków jest w Polsce ogromna: z oficjalnych statystyk wynika, że ok. 4 mln osób przyjmuje obecnie antydepresanty. Co oznacza, że te dysfunkcje seksualne mogą dotyczyć bardzo wielu Polaków – możliwe, że dziesiątek czy nawet setek tysięcy.
Czym PSSD różni się od objawów pierwotnych zaburzeń, z którymi pacjent zgłasza się do psychiatry?
J.L.: – PSSD pojawia się po włączeniu leków antydepresyjnych, a czasem – choć rzadziej – dopiero po ich odstawieniu. Jeśli chodzi o same symptomy chorób, z powodu których przepisuje się te leki – najczęściej depresji, zaburzeń lękowych czy zaburzeń odżywiania – to jednoznaczne rozróżnienie bywa trudne.
E.M.: – Dotychczasowe badania są niestety bardzo fragmentaryczne, dotyczą niewielkich populacji – bo dostęp do pacjentów jest mocno ograniczony – i nie dają jasnej odpowiedzi, jakie czynniki są tu najważniejsze. Myślę, że długo nie doczekamy się dużego, przekrojowego badania. Psychiatria nie jest dziedziną, w której z badania krwi lub za pomocą innego obiektywnego narzędzia możemy jednoznacznie zdiagnozować daną chorobę.
Czyli najważniejszy jest pogłębiony wywiad z pacjentem.
J.L.: – Zazwyczaj to pacjent opisuje, jak się czuje: czy faktycznie ma obniżony nastrój lub inne objawy zaburzeń, czy chodzi wyłącznie o symptomy seksualne i czy podobne dolegliwości występowały, jeszcze zanim zaczął brać leki. Jeśli pojawiły się one dopiero po odstawieniu antydepresantów, niekoniecznie mamy wtedy do czynienia z nawrotem depresji czy zaburzeń lękowych, bo te choroby zazwyczaj wracają w dość podobnej formie.
E.M.: – Natomiast sytuacja,
Cicha śmierć
Z powodu sepsy w Polsce umiera rocznie ok. 25 tys. osób
Według danych opublikowanych przez Światową Organizację Zdrowia na sepsę w 2017 r. zachorowało na całym świecie prawie 50 mln osób. Zmarło ok. 11 mln.
Polska mimo licznych apeli lekarzy i naukowców nie ma ogólnokrajowego elektronicznego rejestru sepsy. Eksperci oceniają, że rocznie zapada na nią 47-50 tys. osób. Przy czym wskaźnik śmiertelności jest wyższy niż ten globalny i sięga na oddziałach intensywnej terapii ok. 50%. Innymi słowy, co roku umiera 23,5-25 tys. pacjentów. Znane są jednak szacunki wskazujące, że na sepsę zapada nawet 100 tys. Polaków.
Problem w tym, że zdaniem lekarzy jest ona trudna do zdiagnozowania, zwłaszcza w początkowym stadium, stan chorych bardzo szybko się pogarsza i niestety następuje śmierć.
Burza w organizmie
Sepsa nie jest taką chorobą jak np. gruźlica, którą wywołują bakterie Mycobacterium tuberculosis, czy grypa – wywoływana przez wirusy z rodziny Orthomyxoviridae. Nie jest też jednostką chorobową, lecz złożonym zespołem zaburzeń wynikających z nieprawidłowej, nadmiernej odpowiedzi organizmu na zakażenie.
Właśnie ta nieadekwatna reakcja, a nie konkretny drobnoustrój, prowadzi do uszkodzenia tkanek, niewydolności narządów i zagrożenia życia. Okazuje się, że sepsę mogą wywołać nie tylko bakterie i wirusy, lecz także grzyby i pasożyty.
W ostatnich dekadach definicja sepsy ewoluowała wraz z rozwojem wiedzy z dziedziny immunologii, biologii molekularnej i patofizjologii. Współczesne ujęcie podkreśla, że kluczowe znaczenie ma dysfunkcja narządowa wynikająca z rozregulowania odpowiedzi immunologicznej.
To odejście od dawnych,
Zagadka weterynarii
Awantury w gabinetach, hejt w internecie
„Myślałam, że to świetny zawód. Okazuje się, że to nie jest zawód dla kobiet, które chcą mieć rodzinę. Bardzo ciężko jest to pogodzić. Dodatkowo w zawodzie, gdzie leczy się zwierzęta, wcale dużo się nie zarabia. Jest to zawód bardzo obciążający psychicznie”, mówi jedna z lekarek weterynarii w badaniu MEDWET, przeprowadzonym na zlecenie Krajowej Izby Lekarsko-Weterynaryjnej (KILW).
Twarde dane, twarde życie
W Polsce jest ponad 20 tys. weterynarzy z prawem wykonywania zawodu. Według danych Krajowej Izby Lekarsko-Weterynaryjnej obecnie w całym kraju działa 7,6 tys. placówek świadczących pomoc zwierzętom. Według najnowszego badania Federation of Veterinarians of Europe (FVE, Europejska Federacja Lekarzy Weterynarii) przeciętny weterynarz w Europie ma 44 lata i jest kobietą. Na całym kontynencie ma zaś być ok. 330 tys. lekarzy weterynarii.
Krajowe dane z głównych uczelni weterynaryjnych wskazują, że dziś aż 65% lekarzy weterynarii to kobiety. Ich udział od 2018 r. wzrósł o 7%, a trend feminizacji tego zawodu się utrzymuje. Co więcej, kobiety dominują we wszystkich sektorach pracy weterynarzy. Stanowią nie tylko 65% pełnoetatowych lekarzy weterynarii, ale też 56% właścicieli firm weterynaryjnych lub partnerów w takich firmach. Według danych FVE co czwarty europejski weterynarz ma własny gabinet.
49% weterynarzy może się pochwalić przeszło 15-letnim doświadczeniem w zawodzie. 66% europejskich weterynarzy pracuje w pełnym wymiarze godzin, najbardziej doświadczeni – w niezależnych praktykach. Najczęstszym sektorem zatrudnienia jest praktyka kliniczna (63%). Przy czym mówimy głównie o praktykach koncentrujących się na małych zwierzętach, takich jak koty i psy. Weterynaria jest więc demograficznie zawodem młodym. Wyjątek stanowią tu weterynarze pracujący ze zwierzętami gospodarskimi. Krajowa Izba Lekarsko-Weterynaryjna bije na alarm, ponieważ ich liczba drastycznie spada.
Absolwenci weterynarii nie chcą pracować na wsiach. Przedstawiciele KILW zwracają uwagę, że
k.wawrzyniak@tygodnikprzeglad.pl
Medycyna kosmiczna
Kiedy Ziemia nie będzie już potrzebna
Wiele badań wychodzi z założenia stanowiącego istotę innowacji: znaleźć rozwiązania problemów, których celowo się szuka, by w przyszłości okazały się przydatne w rozwiązywaniu trudności występujących w bardziej sprzyjających warunkach lub w mniej wrogim środowisku. Brytyjczycy np. udoskonalili precyzję zegarów, ponieważ musieli mierzyć odległości pokonywane na pełnym morzu, gdzie jedynymi punktami odniesienia są Słońce i gwiazdy. Instrument ustawiony na czas Greenwich umożliwiłby porównanie wysokości Słońca i odpowiednie określenie długości geograficznej.
Wracając do naszego tematu – czy wyruszenie w kosmos nie jest jak żeglowanie po otwartym morzu? Gdy ląd jest daleko, trzeba rozwiązywać problemy, których nie uświadczy się w porcie.
Dotyczy to również, a może nawet w szczególności, innych ciał niebieskich. W sytuacji awaryjnej nie da się opuścić Księżyca czy Marsa i powrócić do domu po kilku godzinach lotu na ISS (Międzynarodowa Stacja Kosmiczna – przyp. red.). Podróż z Księżyca zajmuje kilka dni. Z Marsa – kilka miesięcy, a poza tym Ziemia musi być w korzystnej pozycji do powrotu, co występuje raz na 36 miesięcy. „Jeśli opuścisz Ziemię, nie będziesz mógł po prostu zawrócić: musisz pokonać całą drogę na Marsa i z powrotem, a to zajmuje co najmniej półtora roku. Pierwsze misje będą miały niewielką załogę, powiedzmy sześciu astronautów. W jej skład na pewno wejdzie lekarz, którego możemy nazwać MacGyverem chirurgii”, pisze Tommaso Ghidini, szef wydziału inżynierii mechanicznej w ESA (Europejska Agencja Kosmiczna – przyp. red.).
Naprawianie ludzkiego ciała na orbicie
W lipcu 2019 r. na pokładzie wahadłowca towarowego firmy SpaceX przybyła na ISS drukarka 3D tkanek biologicznych BioFabrication Facility (BFF). Podobnie jak w przypadku organizacji białek, grawitacja wpływa również na reprodukcję komórek i wzrost tkanek, zwłaszcza jeśli chodzi o wytwarzanie narządów w laboratorium. Nieważkość staje się narzędziem do sztucznej replikacji warstw tkanek, np. z komórek macierzystych. BFF wykorzystuje białka pochodzące z dorosłych ludzkich tkanek i komórek (macierzystych lub
Fragmenty książki Emilia Cozziego, Władcy wszechświata. Wyścig o geopolityczny podbój kosmosu, tłum. Tomasz Kwiecień, Szczeliny, Kraków 2025
Gdy pamięć się gubi
Co powinniśmy wiedzieć o chorobie Alzheimera?
We Wrocławiu, na ścianie budynku dawnej kliniki psychiatrycznej przy ul. Bujwida 42, znajduje się tablica upamiętniająca dr. Aloisa Alzheimera, który był jej dyrektorem i zmarł w tym mieście 19 grudnia 1915 r.
3 listopada 1906 r., w trakcie posiedzenia Towarzystwa Neuropsychiatrii Południowo-Zachodnich Niemiec w Tybindze, opisał on przypadek Augusty Deter, pacjentki, którą opiekował się od 1901 r., będąc wówczas zastępcą ordynatora w frankfurckiej klinice psychiatrycznej.
Banalna diagnoza. przełomowe odkrycie
Początkowa diagnoza był banalna: utrata pamięci. Z czasem stan Augusty się pogarszał. Pojawiły się halucynacje, dezorientacja, paranoja i zaburzenia snu. Kobieta nie była w stanie zapamiętać najprostszych informacji. W końcu zapomniała, jak się nazywa, i lekarze stracili z nią kontakt.
Augusta Deter zmarła 8 kwietnia 1906 r. z powodu zapalenia płuc i zakażonych odleżyn.
Po jej śmierci dr Emil Sioli, przełożony dr. Alzheimera we frankfurckiej klinice, wysłał jej mózg do Monachium, gdzie Alzheimer mieszkał i pracował, po to, by przeprowadził szczegółowe badania.
Przez kolejne miesiące doktor badał tkankę mózgową Augusty za pomocą nowoczesnych wówczas technik histologicznych i odkrył w nim „blaszki” przypominające osady brudnego materiału. Nigdy wcześniej czegoś podobnego nie widział. Stwierdził także rozległy zanik kory mózgowej, zbitki nieznanych wówczas białek odkładające się między komórkami nerwowymi oraz zwinięte wewnątrz neuronów włókna, które zamieniły je w gęstą strukturę.
Według relacji uczestników spotkania w Tybindze większość obecnych psychiatrów nie zrozumiała znaczenia tego odkrycia. Rok później dr Alzheimer opublikował w niemieckim czasopiśmie psychiatrycznym krótki artykuł na temat swoich badań, a w 1911 r. wydał rozszerzoną wersję tej pracy. W tym samym roku znany psychiatra dr Emil Kraepelin wpisał tę chorobę do podręcznika psychiatrii pod nazwą Alzheimer Krankheit (choroba Alzheimera), chociaż jej odkrywca nigdy nie używał tej nazwy.
Co ciekawe, odkrycie demencji u stosunkowo młodej kobiety (Augusta Deter miała wówczas 51 lat), choć było zaskakujące, gdyż w tamtych czasach uważano ją za chorobę wyłącznie starczą, nie wzbudziło szczególnego zainteresowania. Środowisko medyczne nie rozumiało, że lekarz opisał nową, odrębną chorobę, a nie zwykłe „przedwczesne starzenie się mózgu”. Tak więc za życia dr Alois Alzheimer nie zyskał wielkiego uznania w związku ze swoim odkryciem.
W tamtych czasach zakładano, że ludzie starzy tracą pamięć i umierają, dlatego że są starzy. Traktowano to jako naturalny proces, któremu lekarze nie mogli zaradzić. Z czasem zrozumiano doniosłość odkrycia Alzheimera, który dowiódł, że utrata pamięci nie jest standardowym przejawem starzenia się, lecz chorobą, której objawy można dostrzec w mózgu. A zatem można ją też leczyć.
Po ponad stu latach wiemy, że to wyjątkowo trudne zadanie, którego nie udało się rozwiązać naukowcom, lekarzom ani farmaceutom. Do dziś nie ma skutecznego leku na chorobę Alzheimera. A te, które są od niedawna dostępne, jedynie opóźniają tragiczny koniec. Niestety roczna kuracja lekiem o nazwie Kisunla (lek na wczesne stadium choroby Alzheimera, spowalnia postęp łagodnych zaburzeń poznawczych poprzez usuwanie blaszek beta-amyloidowych z mózgu), produkowanym
Zdrowie zaczyna się od jelit
WOŚP na rzecz zdrowych brzuszków dzieci
Prof. dr hab. Piotr Albrecht – specjalista z dziedziny pediatrii, gastroenterologii i gastroenterologii dziecięcej, były wieloletni kierownik Kliniki Gastroenterologii i Żywienia Dzieci Warszawskiego Uniwersytetu Medycznego, wykonał ponad 16 tys. endoskopii górnego i dolnego odcinka przewodu pokarmowego z polipektomiami, rozszerzaniem przełyku i usuwaniem różnorodnych ciał obcych z żołądka i przełyku. Były członek Zarządu Głównego Polskiego Towarzystwa Pediatrycznego. Redaktor naukowy podręcznika „Gastroenterologia dziecięca. Przewodnik lekarza praktyka”. Redaktor czasopisma „Forum Pediatrii Praktycznej”.
Kiedy próbowałam dodzwonić się do gastroenterologów dziecięcych, dowiedziałam się, że jesteście obecnie jednymi z najbardziej zajętych specjalistów.
– Faktycznie, jesteśmy przeciążeni zwłaszcza w szpitalu. W Warszawie są tylko dwa oddziały gastroenterologiczne dla dzieci – w Centrum Zdrowia Dziecka, które obsługuje całą Polskę, a dla całego Mazowsza jest oddział, w którym nadal pracuję. Ma 18 łóżek plus często zajęte tzw. miejsca korytarzowe i ponad rok trzeba czekać w kolejce na planową hospitalizację.
Z jakimi dolegliwościami dzieci do was trafiają? Coś jest na rzeczy, skoro nagle gastroenterolog dziecięcy stał się tak niezbędny.
– No, nie „nagle”. Patrząc na problem choćby przez pryzmat zaparć, 40% porad gastroenterologicznych jest udzielanych z tego powodu. Absorbuje nas ta jedna choroba, teoretycznie błaha. Obecnie zajmują nas również nieswoiste zapalenia jelit, czyli wrzodziejące zapalenie jelita grubego oraz choroba Leśniowskiego-Crohna. Niezliczone bóle brzucha, w większości przypadków spowodowane stresem szkolnym, rozwodem rodziców itp. czynnikami stresującymi. Poza tym narasta problem eozynofilowego zapalenia przełyku.
Co to takiego?
– To zapalenie wywołane eozynofilami, tzw. krwinkami kwasochłonnymi, mającymi pewien związek z reakcją alergiczną. Tworzy się naciek wywołany przez te komórki, które normalnie w niewielkiej ilości występują we krwi. Zgromadzone w nadmiarze w przełyku prowadzą do zapalenia i objawów zwanych dysfagią, czyli utykania kęsa pokarmowego i bólu przy połykaniu.
Rozumiem, że również nieswoistych zapaleń jelit jest coraz więcej?
– Tak. Choroba Leśniowskiego-Crohna występuje coraz częściej w całym cywilizowanym świecie, choć należy do grupy chorób rzadkich. Poza tym narasta problem różnego typu zatruć, w tym przebiegających z uszkodzeniem wątroby. Są też dziesiątki połkniętych ciał obcych, które trzeba wyjmować, albo zdarzają się poparzone przełyki. Rodzice często na nic nie mają czasu, dziećmi nie bardzo się zajmują, więc one łykają, co popadnie.
Co się robi z poparzonym przełykiem?
– Poza konieczną gastroskopią niezbędne jest żywienie przez sondę, czasem żywienie dożylne, antybiotykoterapia, sterydoterapia, długotrwała obserwacja i hospitalizacja. Zdarzają się poważne uszkodzenia na całe życie. Najniebezpieczniejsze pod tym względem są ługi (Kret), a także utykające w przełyku baterie zegarkowe.
W jakim stanie dzieci trafiają na oddział gastroenterologii? Czy rodzice w miarę wcześnie reagują na dolegliwości brzuszkowe?
– Czasem reagują wręcz za wcześnie. Jak dziecko raz zaboli brzuch, a każdego może zaboleć, natychmiast jadą na SOR. Są przewrażliwieni, a w dodatku, jak się naczytają w internecie, że ból brzucha może doprowadzić do raka… Dzieci nie chorują na raka jelit i żołądka, ale rodzice szukają tego, co najgorsze.
Jaka powinna być zatem reakcja rodziców, jeśli dziecko skarży się na ból brzuszka, żeby od razu nie pędzić na SOR? Czy jeśli ból się powtarza, badać kalprotektynę w kale (marker stanu zapalnego jelit; jego podwyższone stężenie świadczy o procesie zapalnym, który może być związany z nieswoistymi zapaleniami jelit – przyp. red.)?
– Nie, o badaniu kalprotektyny musi zdecydować lekarz, nie można tak sobie badać, dlatego że kalprotektyna może być podwyższona przy każdej infekcji jelitowej, również wirusowej. Jeśli rodzice zobaczą podwyższone stężenie kalprotektyny, a wiedzą, że to może być związane z nieswoistym zapaleniem jelit, nie będziemy mogli się opędzić od pacjentów do gastro- i kolonoskopii. Zupełnie niepotrzebnie. Kalprotektyna nie jest więc pierwszym zlecanym badaniem. Natomiast niepokoić powinny stałe, wybudzające ze snu bóle brzucha, którym towarzyszy biegunka, utrata masy ciała, bóle stawowe, niewyjaśnione gorączki – wtedy mamy czego szukać w jelitach. Pamiętać oczywiście trzeba o bólu wyrostkowym,
Serce 2.0
Jak kardiologia i kardiochirurgia wyprzedzają wyobraźnię
Czym jest serce? Przez tysiąclecia było przede wszystkim metaforą. Siedliskiem duszy, uczuć, w tym oczywiście miłości, i odwagi. Gdy ktoś odchodził, mówiliśmy, że serce nam pękło. Zakochani gotowi byli oddać swe serce. W średniowieczu Anglicy, ceniąc rycerskość i odwagę króla Ryszarda I, nadali mu przydomek Lwie Serce.
Czym, wobec niezwykłego postępu, jaki dokonał się w kardiologii i kardiochirurgii, serce jest dzisiaj? Mechanizmem, który można naprawić, wymienić lub zmodyfikować? Monitorowanym za pomocą smartwatcha organem, którego rytm kontroluje sztuczna inteligencja? Czy ludzkie serce można zaprojektować i stworzyć w laboratorium? Albo pobrać od świni i wszczepić śmiertelnie choremu pacjentowi? To nie są scenariusze kolejnego filmu z gatunku science fiction – to rzeczywistość, którą przyniosły nam lata 2020-2025.
W tym czasie zatarły się granice między naturą a technologią, między życiem a jego inżynierią – w tempie, którego nie przewidział nikt. Ludzkie serce przestało już być kruchym organem – stało się precyzyjnym mechanizmem, który można wymienić lub zaprogramować na nowo.
W ostatnich latach medycyna dokonała skoku, który nasi przodkowie uznaliby za magię. Wkroczyliśmy w złotą erę kardiologii i kardiochirurgii, w której – o dziwo – Polska gra w pierwszej lidze.
Sztuczne serca
3 grudnia 1967 r. w szpitalu Groote Schuur w Kapsztadzie dr Christiaan Barnard w asyście młodszego brata, dr. Mariusa Barnarda, wraz z zespołem chirurgów przeprowadził pierwszą transplantację ludzkiego serca, które zostało pobrane od Denise Darvall, ofiary wypadku drogowego. Operacja się udała, jednak pacjent, 53-letni Louis Washkansky, zmarł po 18 dniach na zapalenie płuc, gdyż leki, które miały zapobiec odrzuceniu przez organizm nowego serca, osłabiły jego odporność. Dr Barnard z dnia na dzień stał się gwiazdą pierwszej wielkości – dowiódł, że przeszczep serca jest możliwy.
Szacuje się, że rocznie na świecie wykonywanych jest 9-10 tys. takich operacji. Ich liczba stale rośnie, a 20% pacjentów żyje z nowym sercem ponad 20 lat. Nie zmienia to faktu, że od 1967 r. transplantolodzy pracują w cieniu brutalnej statystyki: dostępnych do przeszczepu serc nigdy nie ma dla wszystkich osób, które potrzebują nowego organu. Mimo ogromnego postępu, jaki dokonał się w medycynie, pacjenci nadal umierają, czekając na dawcę.
Jednym z rozwiązań tego problemu było stworzenie sztucznego serca. Już w roku 1966 Amerykanin dr Michael DeBakey zastosował, jako wsparcie po operacji, prototypowy system wspomagania lewej komory serca. Stworzona przez niego pompa pracowała 10 dni i uratowała pacjentkę. Dziś uważa się go za jednego z pionierów prac nad sztucznym sercem.
Pod koniec lat 80. w Bostonie zespół dr. Williama Bernharda we współpracy z firmą Thermedics stworzył prototyp urządzenia wspomagającego, które zapewniało krążenie krwi u pacjenta. Dało ono początek systemowi nazwanemu HeartMate. Dziś producentem HeartMate 3 LVAD jest Abbott Cardiovascular.
W Polsce po raz pierwszy wykorzystano to urządzenie 1 grudnia 2015 r. w Narodowym Instytucie Kardiologii w Warszawie-Aninie. Dokonał tego zespół w składzie: prof. Mariusz Kuśmierczyk, dr Piotr Kołsut i dr Paweł Litwiński. Jednak dziś taka metoda to za mało. Systemy typu HeartMate mają wspomagać serce pacjentów, by mogli doczekać przeszczepu – i choć rozmiary sprzętu nie są już takie jak kiedyś, wciąż nie jest to wygodne rozwiązanie.
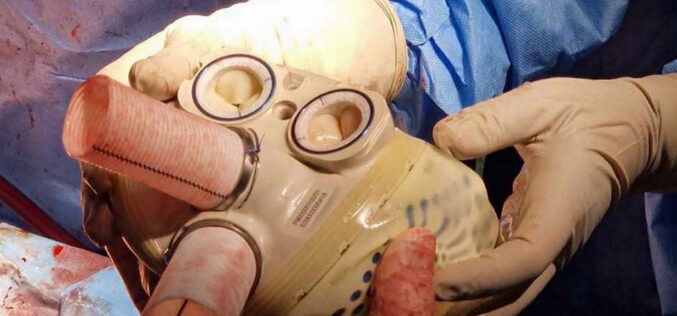
4 kwietnia 2024 r. w Klinice Chirurgii Serca, Klatki Piersiowej i Transplantologii Uniwersyteckiego Centrum Klinicznego Warszawskiego Uniwersytetu Medycznego zespół wspomnianego prof. Mariusza Kuśmierczyka po raz pierwszy w Polsce wszczepił całkowicie sztuczne serce Aeson francuskiej firmy Carmat 37-letniemu pacjentowi z krańcową niewydolnością serca. Była to 58. taka operacja na świecie. Po kilku tygodniach stan pacjenta znacznie się poprawił, co oznaczało, że otworzyła się perspektywa powrotu do normalnego życia.
Aeson to zupełnie inna liga w technologii. Wyobraźmy sobie serce, które „rozumie” organizm, np. „wie”, kiedy wchodzisz po schodach, i zwiększa wtedy swoją wydajność. Serce, które nie wymaga agresywnej terapii przeciwzakrzepowej, bo jego membrany biologiczne w kontakcie z krwią są tak kompatybilne, że wystarczy codzienna aspiryna. To już nie jest urządzenie zastępcze na czas oczekiwania na przeszczep. To jest alternatywa dla przeszczepu.
W tym właśnie kierunku zmierza amerykańska spółka SynCardia Systems, która opracowała sztuczne serce stosowane już w ponad 27 krajach. Obecnie pracuje nad nowymi technologiami, w tym nad w pełni implantowalnym urządzeniem.
Warto jednak zaznaczyć, że obydwa rozwiązania, francuskie i amerykańskie, wymagają zewnętrznego zasilania, dlatego część urządzenia musi być noszona przez pacjenta w czymś, co przypomina mały plecak. Ideałem byłoby sztuczne serce wszczepiane chorym tak jak obecnie rozrusznik. I które działałoby bez ładowania baterii choćby przez kilka tygodni.
Krok w tym kierunku próbuje wykonać inna amerykańska spółka – BiVACOR, której sztuczne serce zostało w lipcu 2024 r. wszczepione pacjentowi z krańcową niewydolnością serca jako pomost do transplantacji. Na razie wyniki badań są zachęcające – urządzenie ma też mniejsze wymiary od produktów konkurencji.
Wsparcie międzygatunkowe
Alternatywą dla wszystkich wymienionych urządzeń jest testowany przez badaczy przeszczep człowiekowi serca świni. 7 stycznia 2022 r. David Bennett wyraził zgodę na jedną z najodważniejszych operacji w historii medycyny. Chirurdzy z University of Maryland Medical Center wszczepili mu serce genetycznie zmodyfikowanej świni, dbając o to, by jego układ odpornościowy nie odrzucił obcego organu. Bennett wiedział, że umiera – na eksperyment zgodził się dlatego, że nie miał szans na przeszczep od człowieka. Przeżył dwa miesiące, ale jego przypadek udowodnił, że bariera międzygatunkowa przestała być nieprzekraczalna.
Możliwe było to dlatego, że są już dostępne narzędzia genetyczne, które pozwoliły na takie zmodyfikowanie genów świni, by pobrane od niej serce mogło „oszukać” ludzki układ immunologiczny. Badania trwają. Zespół z University of Maryland nie porzucił projektu, wręcz przeciwnie. Świnie hodowane są w sterylnych, laboratoryjnych warunkach, poddawane testom na każdy znany patogen. Przeciwciała nowej generacji gotowe są do blokowania coraz subtelniejszych mechanizmów odrzucania przeszczepów, a ulepszony protokół operacji czeka na kolejnych pacjentów.
Perspektywa wszczepiania ludziom organów świń budzi ogromne kontrowersje etyczne. Jednak jeśli to rozwiązanie okaże się skuteczne, z pewnością znajdzie zastosowanie. Chyba że sukcesem zakończą się badania nad komórkami macierzystymi, dzięki którym będzie można hodować w laboratoriach fragmenty serca, a następnie operacyjnie wymieniać chore tkanki.
Nowe leki
Jednak rewolucja w leczeniu serca nie odbywa się wyłącznie w salach operacyjnych i
Jakie wnioski z pandemii?
Świat teoretycznie jest przygotowany. Ale czy opracowane strategie zadziałają?
Pandemia COVID-19, która wybuchła w chińskim mieście Wuhan pod koniec 2019 r. i objęła cały świat, a której koniec Światowa Organizacja Zdrowia ogłosiła w maju 2023 r., spowodowała 500-700 mln zakażeń wirusem SARS-CoV-2 i 6-7 mln zgonów. Prawdopodobnie jednak rzeczywista liczba ofiar była wyższa. Zmusiło to bogate kraje do poszukiwania rozwiązań, które w przyszłości umożliwiłyby skuteczną walkę z podobnym zagrożeniem. Głównym motywem, którym kierowali się politycy, nie była bynajmniej duża śmiertelność, chodziło raczej o niemożliwe do przewidzenia konsekwencje ekonomiczne i polityczne.
A jest czego się bać. W roku 2024 Międzynarodowy Fundusz Walutowy przyjął, że z powodu COVID-19 gospodarka światowa straciła 13,8 bln dol. Szacunki amerykańskich ekonomistów, którzy wzięli pod uwagę zarówno koszty zapewnienia mieszkańcom USA opieki zdrowotnej, jak i straty w PKB, oscylowały wokół 16 bln dol. W ocenie innych zespołów eksperckich całkowity koszt pandemii, w zależności od przyjętej metody, mieścił się w przedziale od 17 bln do 35 bln dol.
Już w 2016 r. Światowa Organizacja Zdrowia (WHO) opracowała globalną strategię, której celem było przyśpieszenie badań nad narzędziami medycznymi – głównie testami diagnostycznymi, szczepionkami i lekami – na wypadek epidemii groźnych chorób zakaźnych. Nazwano ten plan R&D Blueprint. Jego realizacja miała skrócić czas od momentu wykrycia zagrożenia do udostępnienia skutecznych środków medycznych, tak aby można było szybciej ratować życie i zapobiegać kryzysom zdrowotnym na dużą skalę. Do wybuchu pandemii COVID-19 R&D Blueprint pozostawał martwy. Po roku 2019 wszystko się zmieniło. Urzędnicy WHO i naukowcy wzięli się do pracy. To samo miało miejsce w Europie.
Najgroźniejsze patogeny
W ramach R&D Blueprint WHO ustaliła listę chorób priorytetowych, tak aby ukierunkować dosyć ograniczone zasoby na badania i rozwój skutecznych środków zaradczych. Na liście tej znalazły się patogeny ocenione jako stwarzające największe zagrożenie dla zdrowia publicznego ze względu na potencjał epidemiczny oraz brak szczepionek i leków.
Dziś do tych chorób zaliczane są: gorączka krwotoczna krymsko-kongijska (CCHF), choroby wywołane wirusami Ebola i Marburg, gorączka Lassa, koronawirus bliskowschodniego zespołu oddechowego (MERS-CoV) oraz ciężki ostry zespół oddechowy (SARS), choroby wywołane wirusami Nipah i Hendra, gorączka Doliny Rift (RVF), a także nieznany wirus lub bakteria, które oznacza się jako „chorobę X”.
16 września 2021 r. Unia Europejska w reakcji na ujawnione podczas pierwszych miesięcy pandemii COVID-19 braki w koordynacji działań powołała nową strukturę – Europejski Urząd ds. Gotowości i Reagowania na Stany Zagrożenia Zdrowia (Health Emergency Preparedness and Response, HERA). Miał on zaplanować działania, które w przyszłości uchroniłyby nasz kontynent przed pandemią. Jeśli chodzi o patogeny mogące
W sprawie szarlatanów zawodzi system
Walkę z szemranymi uzdrowicielami przegrywamy od 30 lat
Państwo miało okazję ograniczyć ekspansję pseudouzdrowicieli 30 lat temu. Niestety, zmarnowano tę szansę. Z inicjatywą legislacyjną istotnego ograniczenia, opodatkowania i poddania kontroli skarbowej i sanitarnej działalności różnych znachorów i szarlatanów 14 senatorów wystąpiło już w 1994 r. Pomysł popierała większość senatorów z profesorami Zbigniewem Religą i Zofią Kuratowską na czele. To oznacza, że ponad trzy dekady temu rozpoznano ten problem. Co poszło nie tak, że ostatecznie nikt z tym nic nie zrobił?
Ponadpartyjna zgoda
Inicjatywę dr. n. med. Zbigniewa Kulaka, senatora z ramienia SLD, poparło na posiedzeniu plenarnym Senatu 58 senatorów, przy zaledwie trzech głosach sprzeciwu. Można więc powiedzieć, że panowała ponadpartyjna zgoda co do podjęcia walki z problemem hochsztaplerów, którzy w latach 90. masowo pojawiali się w przestrzeni publicznej. Na początku lipca 1995 r. senator tłumaczył w Sejmie, dlaczego prawo regulujące działalność pseudouzdrowicieli jest ważne: „Jestem przekonany, że inicjatywa legislacyjna, z którą wystąpiła we wrześniu ub.r. grupa 14 senatorów, nie ma w żadnej mierze charakteru politycznego. Nie jest też wyrazem grupowego interesu środowiska lekarskiego czy – szerzej – fachowych pracowników służby zdrowia. Jej celem nadrzędnym jest ochrona interesu obywateli – byłych, aktualnych lub przyszłych pacjentów szukających fachowej pomocy w momencie potrzeby skorzystania ze świadczeń zdrowotnych określonych precyzyjnie w ustawie o zakładach opieki zdrowotnej”.
Lata 90. były czasem popularności telewizyjnych znachorów. Największym uznaniem cieszył się Zbigniew Nowak. Bioenergoterapeuta miał w Polsacie autorski program „Ręce, które leczą”. Mężczyzna twierdził, że potrafi uzdrawiać na odległość. Ludzie przykładali ręce do kineskopów. „Tylko moje dłonie są do państwa skierowane. Państwo wszyscy wyciągacie ręce i kierujecie je przed siebie. Uwaga! Zaczynamy nasz główny, potężny przekaz energetyczny”, instruował telewidzów Nowak. Nihil novi, w latach 80. na podobne sztuczki nabierał widzów rosyjski hipnotyzer Anatolij Kaszpirowski. Ale ludzie i tak wierzyli – przed telewizorami zbierały się miliony.
Najbardziej korzystali na tym lokalni uzdrowiciele, do których ustawiały się całodzienne kolejki. Miejscowe szeptuchy, pseudouzdrowiciele czy znachorzy często leczyli ludzi… surowymi jajkami. Przybierało to przeróżne formy – od rozbijania ich na głowie, przez picie surowych żółtek, po zakopywanie w ogródku za domem. W poważniejszych przypadkach w grę wchodziły również zaklęcia.
Popularność zyskiwała też wtedy chiropraktyka. „Obecnie, zgodnie z obowiązującym stanem prawnym, technik żeglugi śródlądowej, który złożył w urzędzie skarbowym oświadczenie o rozpoczęciu działalności gospodarczej w zakresie handlu obwoźnego i
k.wawrzyniak@tygodnikprzeglad.pl