Tag "medycyna"
Praktyczna wiedza kata
Jak dawniej leczono
Dorabianie na boku
Kaci z Niemiec i Austrii dorabiali sobie jako uzdrowiciele, nie porzucając oficjalnej pracy, a ich wiedza z zakresu medycyny sądowej sprawiała, że świetnie nadawali się do leczenia poranionych i chorych. W przeciwieństwie do bardziej teoretycznie nastawionych lekarzy, kaci byli przyzwyczajeni do kontaktu z ludzkimi ciałami – żywymi, martwymi lub znajdującymi się w stanie przejściowym. Wiedzieli wszystko o bólu i mieli niezłe pojęcie o anatomii, krążeniu krwi oraz funkcjonowaniu organizmu. Często pielęgnowali torturowanych, przywracając im zdrowie, aby można było dalej ich dręczyć.
Pacjenci cenili sobie fachowość katów, którzy dzięki temu stali się popularni zarówno wśród bogatych, jak i biednych. Specyfika tej profesji wymagała zdolności do zabijania jednego dnia i leczenia w dniu następnym, jednakże nie każdy kat mógł zostać uzdrowicielem. Podobnie jak lekarze, musieli oni mieć odpowiednie uprawnienia. Historyczka Kathy Stuart w książce „Defiled Trades and Social Outcasts” pisze o pewnym kandydacie do tego zawodu, twierdzącym, że dobrze leczy konie, oraz o innych, przyznających, że są zbyt starzy, by ścinać ludziom głowy.
Kaci składali przysięgę, zapewniając, że nigdy nikogo nie zamordowali oraz że nie będą pracować z Żydami. Fryderyk Wielki nalegał, aby jego kaci-uzdrowiciele zdawali specjalne pisemne egzaminy.
Zdecydowanie sprzeciwiano się jednak uprzywilejowanej pozycji katów – głównie dlatego, że pośród dużej konkurencji mieli oni prawo pierwszeństwa do zabierania najbardziej pożądanych części i składników ludzkiego ciała, które były towarem rynkowym. Na przykład Armsunderfett (tłuszcz biednego grzesznika) sprzedawano do aptek w porcjach o wadze funta, a także handlowano nim na straganach ulicznych.
Medycyna katów podupadła XVII w., ale ich praktyki nie zaginęły w kolejnych stuleciach.
Książka o chorobie z miłości
W 1610 r. Jacques Ferrand napisał swój słynny traktat o chorobie z miłości „Treatise on Lovesickness”. Na szczęście tylko ta książka, a nie jej autor, została spalona przez inkwizycję. Zdaniem autora tego dzieła miłość jest podstępna: „Gdy jakiś wąż przychodzi szepnąć do ucha kilka kuszących słów i proponuje taki czy inny flirt swoimi namowami i pochlebstwami albo przybywa jakiś bazyliszek, rzucając lubieżne spojrzenie, puszczając oko lub spoglądając z cielęcym uwielbieniem, wtedy takie serca bardzo szybko dają się pojmać i zatruć. Takoż demon miłości i rozpusty bawi się na początku z tymi, którymi chce zawładnąć”.
Ferrand uważał, że miłosna choroba pojawia się wtedy, gdy ciepło rozgorączkowanego kochanka wybiela krew, przemieniając ją w nasienie. Gdy pozwolimy temu płynowi gnić, wtedy „pozostanie on w swoich zbiornikach, rozłoży się i przez kręgosłup oraz inne sekretne kanały przetoczy się mnóstwo trujących oparów do mózgu”. Popierał przy tym tradycyjną metodę rozwiązywania tego problemu, polegającą na przymocowywaniu metalowego pierścienia do napletka, ale sprzeciwiał się okładaniu pacjentów chorych z miłości cienkimi tabliczkami z ołowiu. Uważał też, że „Bernard z Gordon posuwa się za daleko, twierdząc, iż zakochanemu powinno się zadawać razy i biczować go, aż z całego jego ciała woń zacznie bić niemiła”. (…)
W dziele „Chirurgiczne leczenie melancholii erotycznej” Ferrand przyjął bardziej praktyczne podejście. Zalecał upuszczanie krwi trzy do czterech razy w roku, zwłaszcza kiedy zakochany był „dostatecznie tęgi, dobrze odżywiony i pulchny”.
Niekiedy trzeba było podjąć bardziej drastyczne kroki: „Kiedy wyobraźnia pacjenta jest już zaburzona, wolę raczej otworzyć żyłę środkową; jeśli wypływa z niej krew czarna, ciężka i gęsta, można upuścić jej sporo. Następnie upuszczam krew przy kostce u nogi, zwłaszcza u kobiet, a niektóre z nich cierpią na histeryczne duszności lub wpadają w furię wywoływaną przez macicę. Albo też wywołuję jeszcze bardziej odpowiednie upuszczanie krwi z hemoroidów – otwarcie tych żył to najpewniejszy sposób na zapobieganie i leczenie melancholii odmian wszelakich”.
Ferrand proponował też przycinanie nadmiernie długiej łechtaczki i przypalanie kobiecych ud kwasem. W przypadku tak silnej choroby z miłości, że zagrażała przekształceniem się w wilkołactwo, zalecał upuszczanie krwi z żył na rękach do chwili wystąpienia całkowitej niewydolności serca, a następnie przyżeganie czoła i twarzy rozpalonym żelazem.
Widoczne oznaki grzechu
Czasami dowody czyjejś grzesznej natury były oczywiste, np. wygląd nosa lub tego, co z niego pozostało. Wykorzystywanie nosa jako czegoś w rodzaju „szkarłatnej litery” pochodzi co najmniej z epoki starożytnych Egipcjan, kiedy to obcinano nosy (i uszy) lubieżnym sędziom w czasach wielkiego spisku haremowego. W starożytnym Rzymie i Grecji odcinano nosy cudzołożnikom, a pojedynki i wojny również przyczyniały się do uszkadzania tej części ciała. Aby nie stać się ofiarą napaści na tle seksualnym, kobiety niekiedy same odcinały sobie nosy. W IX w. tak właśnie zrobiły mniszki z pewnego francuskiego zakonu, żeby uniknąć ataku ze strony
Fragmenty książki Nathana Belofsky’ego Jak dawniej leczono. Czyli plomby z mchu i inne historie, tłum. Grzegorz Siwek, Wydawnictwo RM, Warszawa 2025
Epidemia, która trwa
pondencja z USA
Pod koniec lutego uwagę Amerykanów całkowicie pochłaniał wyrzut kontrowersyjnych dyrektyw i przyśpieszająca reorganizacja amerykańskiej państwowości, fundowane narodowi przez świeżo zaprzysiężonego prezydenta Donalda Trumpa. Informacje na temat sytuacji w innych niż polityka obszarach amerykańskiego życia schodziły na dalszy plan, a czasem w ogóle nie przenikały do szerszej wiadomości publicznej.
Zaskakujący raport
Jedną z takich informacji był opublikowany 25 lutego doroczny raport federalnej agencji CDC (Centrum Kontroli Chorób) na temat epidemii uzależnień. Wieści były zaskakujące. W 2024 r. liczba zgonów z powodu przedawkowania narkotyków, w tym przede wszystkim z powodu największego obecnie zabójcy, fentanylu i jego pochodnych, zmniejszyła się o niebywałe 24% w skali roku. Czegoś takiego zmagająca się od pół wieku z kryzysem narkomanii Ameryka jeszcze nie widziała.
Wymowny jest fakt, że wieści tych nie świętowano z przytupem nawet w samym środowisku medycznym. Jego uwaga w tym momencie całkowicie skupiona była na Waszyngtonie, a dokładnie na Kapitolu. Mimo wielu prób interwencji ze strony amerykańskich izb i związków lekarskich Senat zatwierdził właśnie kontrowersyjną nominację Roberta Francisa Kennedy’ego jr. (RFK) na nowego sekretarza zdrowia, a DOGE wystartował z pierwszą rundą masowych zwolnień pracowników agencji federalnych i szokujących, bezprawnych cięć w ich budżetach. Obawy o to, czy kombinacja przywództwa ze strony antyszczepionkowca i promotora teorii spiskowych wraz z topniejącymi zasobami na wydatki zdrowotne nie wymażą z historii Ameryki dekad postępu osiągniętego przez medycynę, przyćmiły więc wszystko inne, w tym powody do radości w związku z raportem CDC.
Pół roku po publikacji raportu przeświadczenie, że zaniechanie toastów było reakcją jak najbardziej właściwą, tylko się pogłębiło. RFK, jak zresztą wielu innych szefów resortów powołanych przez Trumpa, zdaje się robić wszystko, by udowodnić, że może i stanie się dla Ameryki jeszcze bardziej niebezpieczny, niż wydawało się to w momencie jego nominacji. Choć ze względu na własną przeszłość – sam przez kilkanaście lat był narkomanem – mogło się zdawać, że kryzys ten będzie mu szczególnie leżał na sercu, wygląda na to, że nie tylko nie wypowie narkomanii jakiejkolwiek merytorycznej wojny, lecz wręcz przyłożył już rękę do unicestwienia tej, która trwała i niosła zapowiedź sukcesów.
Narkomania a bezdomność
Ameryka z epidemią narkomanii boryka się od dekad. Świat jest o niej na bieżąco informowany przez lubujący się w temacie Hollywood, a turyści mogą łatwo jej się przyjrzeć z bliska – wystarczy, że przespacerują się po amerykańskich ulicach.
Narkomania w USA bezpośrednio bowiem napędza inną przypadłość, typowo amerykańską i wynikającą z braku adekwatnych w tej mierze rozwiązań, epidemię bezdomności. Wedle najnowszych szacunków badaczy z Uniwersytetu Kalifornijskiego w San Francisco narkomanami jest obecnie niemal trzech na czterech bezdomnych (UCSF 2025). Handel i zażywanie narkotyków w biały dzień jest więc nieodłącznym atrybutem każdego namiotowego miasteczka, na które można się dziś natknąć dosłownie wszędzie – w centrach metropolii i na najgłębszej prowincji, w mieścinach nawet takich jak Rock Springs w zachodniej części Wyoming, najsłabiej zaludnionego stanu w kraju. Powierzchnię wielkości czterech piątych Polski zamieszkuje tu tylko niecałe 600 tys. mieszkańców.
Dwa lata temu, przejeżdżając przez Rock Springs, natknęliśmy się przed supermarketem Walmart na parę Niemców skonfundowanych interakcją z grupką młodych, choć wyglądających na mocno steranych życiem ludzi. Prosili ich o wsparcie finansowe na organizację wakacyjnej wyprawy pod namiot. Interweniowaliśmy i posłużyliśmy obcokrajowcom za tłumaczy, choć ich angielski był bezbłędny. Być może nawet nie zwrócili uwagi, że przy wjeździe do tego niewielkiego miasta, witał ich bilboard przestrzegający przed zażywaniem fentantylu. Takie bilboardy, fundowane przez lokalne władze, to dzisiaj część kodu kulturowego Ameryki. Informują, że epidemia uzależnienia od tego syntetycznego opioidu mocno daje się we znaki lokalnej społeczności, i oferują pomoc, wskazując na bilbordach numery telefonów.
Opioidy przejęły pałeczkę
Zatrzymajmy się przy wątku opioidów, bo odciskają one na współczesnym krajobrazie narkomanii w USA piętno szczególne. Gdyby nie one, kto wie, czy Ameryka już dawno nie otrąbiłaby w tej wojnie sukcesu lub przynajmniej była na dobrej drodze do jej zakończenia.
Jako niezwykle skuteczne, „cudowne” remedium na silny ból opioidy pojawiły się w amerykańskich aptekach w połowie lat 90. zeszłego wieku, wprowadzone przez koncern Purdue Pharma, rodzinny biznes rodu Sacklerów, którego niechlubną historię opisywałam kilka lat temu („Rodzina, która wywołała epidemię”, „Przegląd” 41/2021). Moment debiutu ich flagowego produktu o nazwie OxyContin nie był przypadkowy.
W latach 70. i 80. XX w. rynek ubezpieczeń medycznych w USA mocno się skonsolidował i wyznaczył nowe cele. Miejsce pomniejszych, lokalnych ubezpieczycieli zajęli giganci działający jako tzw. HMOs (Health Maintenance Organizations), którzy uznali, że priorytetem będzie redukcja kosztów opieki zdrowotnej, w tym poprzez ograniczenie
Astma wymaga kontroli
O przestrzeganiu zaleceń lekarskich i szansach na normalne życie
Prof. dr hab. n. med. Radosław Gawlik – kierownik Katedry i Kliniki Chorób Wewnętrznych, Alergologii i Immunologii Klinicznej Śląskiego Uniwersytetu Medycznego w Katowicach oraz prezydent Polskiego Towarzystwa Alergologicznego
Panie profesorze, gdzie jest granica między astmą a astmą ciężką?
– Można to wytłumaczyć dość jasno. Astma jako choroba bywa stosunkowo łatwa do opanowania – jeśli leczenie przebiega prawidłowo, mówimy wtedy o tzw. kontroli choroby. Dla pacjenta oznacza to, że może normalnie funkcjonować: uprawiać sport, spotykać się ze znajomymi, prowadzić życie bez większych ograniczeń. Warunkiem jest systematyczne i regularne stosowanie się do zaleceń lekarskich oraz przyjmowanie odpowiednich leków.
Jeśli jednak pacjent tego nie robi albo choroba zostaje zaostrzona przez inne czynniki, takie jak infekcje, alergeny czy zanieczyszczenia, dochodzi do pogorszenia stanu zdrowia i rozwoju astmy ciężkiej.
Czy są grupy osób szczególnie narażone na wystąpienie astmy ciężkiej? Kto najczęściej na nią zapada?
– Są to głównie niewłaściwie leczone osoby. Dzieje się tak zazwyczaj dlatego, że nie stosują leków systematycznie. Początkowe objawy mają często charakter napadowy, a ich ustąpienie bywa mylnie interpretowane jako wyzdrowienie. Po pewnym czasie dolegliwości wracają, stają się coraz częstsze i dopiero wtedy pacjent trafia do specjalisty. Do pogorszenia przebiegu astmy przyczyniają się także przebyte infekcje.
Jakie inne czynniki mogą powodować, że astma przekształca się w postać ciężką?
– Należą do nich np. czynniki środowiskowe, palenie papierosów czynne bądź bierne, warunki zawodowe, czyli narażenie na substancje drażniące w miejscu pracy. To może znacząco przyczyniać się do pogorszenia stanu chorobowego.
Jak wygląda dostępność do leczenia w Polsce – teoretycznie i praktycznie?
– Dostępność jest w różnych regionach kraju zróżnicowana, ale generalnie można powiedzieć, że jest dobra. Większym problemem bywa natomiast realizacja zaleceń terapeutycznych. I to dotyczy zarówno lekarzy, jak i pacjentów. Wiele osób postrzega astmę jako chorobę napadową, incydentalną i przerywa leczenie po ustąpieniu objawów. Statystyki są niepokojące: tylko ok. 10% pacjentów przyjmuje zalecone leki wziewne rok po wizycie u specjalisty.
Tymczasem astma to choroba zapalna, która rozwija się przez lata. W Europie, czyli także w Polsce, czas od pierwszych objawów do diagnozy wynosi średnio aż siedem lat. W tym czasie toczy się nieleczony proces zapalny, który powoduje postępujące uszkodzenia. Nadużywanie popularnych w leczeniu objawowym leków rozkurczowych może dodatkowo pogarszać stan pacjenta. Te leki dają chwilową ulgę, ale nie leczą przyczyny. To tak, jakby przy złamaniu nogi wziąć tylko środek przeciwbólowy i liczyć na poprawę.
Czy astmę ciężką da się leczyć w domu?
– Tak, jest taka możliwość. Program leczenia astmy ciężkiej ewoluuje, stale wprowadzane są nowe opcje, także te dotyczące leczenia domowego. Od zeszłego roku pacjenci mogą otrzymywać lek do domu i samodzielnie go podawać. To rozwiązanie nie wpływa negatywnie na finansowanie leczenia. Niestety, pozostają jeszcze pewne ograniczenia formalne – przede wszystkim związane z wyceną takiej formy terapii i wszechobecną biurokracją.
Niektórzy pacjenci wolą przyjechać do ośrodka i otrzymać lek od pielęgniarki, ale są też
Autoryzowany wywiad prasowy przygotowany przez Stowarzyszenie Dziennikarze dla Zdrowia w związku z warsztatami z cyklu Quo vadis medicina? pt. „Optymalna terapia astmy szansą na dobre życie z chorobą”. Wiosna 2025.
Liczy się każda minuta
Meningokoki – groźne zakażenie, któremu można zapobiec
Dr n. med. Ilona Małecka – lekarz z Katedry i Zakładu Profilaktyki Zdrowotnej Uniwersytetu Medycznego im. K. Marcinkowskiego w Poznaniu, członkini Zarządu Polskiego Towarzystwa Wakcynologii
Czym są meningokoki?
– Choć nazwa meningokoki może nie brzmieć groźnie, w rzeczywistości są to niezwykle niebezpieczne bakterie. Potrafią wywołać ciężkie zakażenia, takie jak sepsa (posocznica) czy zapalenie opon mózgowo-rdzeniowych, a nawet obie te postaci jednocześnie. To zakażenia, które zawsze mają ciężki przebieg i bezwzględnie wymagają hospitalizacji. Mogą też prowadzić do powikłań – również odległych w czasie.
Meningokoki, czyli Neisseria meningitidis, nie są jednorodne. Wyróżnia się kilka typów serologicznych – A, B, C, W i Y – i to właśnie one odpowiadają za ponad 99% inwazyjnych zakażeń na całym świecie. W Polsce, podobnie jak w wielu krajach europejskich, najczęściej występuje typ B, odpowiadający za ok. 70% przypadków zachorowań.
Kto jest najbardziej narażony na zakażenie?
– Do zakażenia dochodzi drogą kropelkową – przez kontakt z osobą chorą lub nosicielem bakterii. Nosicielstwo oznacza obecność bakterii w nosogardle, bez objawów choroby.
Chociaż ryzyko zakażenia dotyczy każdego, to najbardziej narażoną grupą są małe dzieci – szczególnie te w pierwszym roku życia. To właśnie wiek jest najistotniejszym czynnikiem ryzyka. Szczególną uwagę należy zwrócić także na wcześniaki, u których ryzyko jest trzykrotnie wyższe niż u dzieci urodzonych o czasie. Do grupy ryzyka należą również osoby z zaburzeniami odporności, np. związanymi z tzw. układem dopełniacza, oraz osoby z różnych przyczyn pozbawione śledziony.
Jakie są objawy i przebieg choroby?
– Zakażenie meningokokowe może mieć bardzo podstępny przebieg – jego początek wygląda jak zwykła infekcja: gorączka, gorsze samopoczucie, zmniejszona aktywność. To, co je wyróżnia, to błyskawiczny rozwój choroby. W ciągu kilkunastu godzin może dojść do gwałtownego pogorszenia stanu zdrowia: wysokiej gorączki, nudności, wymiotów, silnych bólów głowy, a w przypadku dzieci również do niepokojących objawów neurologicznych.
Charakterystyczna jest też wysypka – drobne wybroczyny lub większe zmiany skórne przypominające siniaki, które nie znikają pod wpływem ucisku. Często występuje postępująca niewydolność wielu narządów.
Jak wygląda leczenie i jakie są rokowania dla pacjentów?
– W przypadku podejrzenia zakażenia meningokokowego liczy się każda minuta. Mamy tzw. złotą godzinę na wdrożenie leczenia. Leczenie polega na dożylnym podaniu antybiotyków, ale zwykle konieczna jest także intensywna terapia wspomagająca. Często pacjenci trafiają od razu na oddział intensywnej terapii. Mimo szybkiej reakcji nie zawsze udaje się wygrać walkę z chorobą. Najcięższa postać zakażenia, tzw. piorunująca, postępuje tak szybko, że nawet w szpitalu nie udaje się uratować pacjenta. Śmiertelność ogólna wynosi ok. 10%.
Ci, którym uda się przeżyć, mogą borykać się z powikłaniami: padaczką, martwicą tkanek (w skrajnych przypadkach prowadzącą do amputacji), problemami psychologicznymi czy zaburzeniami koncentracji i trudnościami w nauce. Te problemy mogą się pojawić wiele miesięcy lub nawet lat po chorobie.
Mamy jednak skuteczną i bezpieczną profilaktykę zakażeń meningokokowych.
– Meningokoki to groźne, ale możliwe do powstrzymania zagrożenie. Od wielu lat mamy do dyspozycji skuteczne i bezpieczne szczepionki.
W Polsce szczepienia przeciw meningokokom należą do grupy szczepień zalecanych, co oznacza, że są odpłatne i to rodzic podejmuje decyzję o ich podaniu dziecku. Rodzic może to zrobić tylko wtedy, gdy ma wiedzę, dlatego obowiązkiem nas
Autoryzowany wywiad prasowy przygotowany przez Stowarzyszenie Dziennikarze dla Zdrowia w związku z Europejskim Tygodniem Szczepień. Kwiecień-maj 2025.
Prawie normalne życie
Nowoczesne leczenie hemofilii
Bogdan Gajewski – prezes Polskiego Stowarzyszenia Chorych na Hemofilię
W kwietniu przypadał Światowy Dzień Chorych na Hemofilię. Zna pan tę chorobę zarówno z własnego doświadczenia, jak i z wieloletniej działalności społecznej. Czym jest hemofilia?
– Zaburzeniem krzepnięcia krwi, wynikającym z wrodzonego braku lub niedoboru jednego z czynników krzepnięcia. W hemofilii A mamy do czynienia z niedoborem czynnika VIII, w hemofilii B – czynnika IX, a w hemofilii C – czynnika XI. Objawy są nie tylko zewnętrzne, jak siniaki czy przedłużające się krwawienia, np. z nosa. Najbardziej charakterystyczne i najgroźniejsze są krwawienia wewnętrzne – do mięśni i stawów – które, nieleczone lub leczone nieprawidłowo, prowadzą do kalectwa. Nieleczona hemofilia oznacza przerażający ból – jakby ktoś ściskał palce w drzwiach. Taki był obraz mojego dzieciństwa. Dziś dzieci nie muszą tego doświadczać.
Na czym polega genetyczne podłoże hemofilii?
– Jest ona chorobą dziedziczoną recesywnie. Geny, których dotyczy mutacja, związane są z chromosomem X. Chorują zatem mężczyźni, a kobiety są bezobjawowymi nosicielkami. Jednak w przypadku hemofilii C, najrzadszej, dziedziczenie przebiega inaczej – chorują zarówno kobiety, jak i mężczyźni.
Jak często występuje ta choroba?
– Średnio u jednego dziecka na 10 tys., jest więc rzadka. Na hemofilię i pokrewne skazy krwotoczne choruje w Polsce ok. 6 tys. osób. Poprawa wykrywalności tych schorzeń wynika z coraz lepszej diagnostyki i wzrostu świadomości wśród lekarzy. Dawniej osoby z nietypowymi objawami krwawień często przez lata pozostawały niezdiagnozowane. Obecnie coraz częściej rozpoznawane są także inne skazy, takie jak choroba von Willebranda, występująca u nawet 1% populacji.
Czy edukacja społeczeństwa w tym zakresie jest wystarczająca?
– Zdecydowanie nie. Wciąż funkcjonują szkodliwe stereotypy – jak ten, że drobne skaleczenie u chorego na hemofilię grozi śmiercią. Tymczasem drobne urazy nie są dla nas żadnym zagrożeniem. Śmiertelne są natomiast wspomniane wewnętrzne krwawienia do stawów czy mięśni. Świadomość społeczeństwa rośnie, ale wciąż potrzebna jest edukacja, zwłaszcza że dzięki odpowiedniemu leczeniu hemofilia nie wyklucza już z życia społecznego, zawodowego czy rodzinnego.
Czy hemofilię można wyleczyć?
– 20 lat temu odpowiedziałbym kategorycznie „nie”. Obecnie dzięki terapii genowej możliwe jest całkowite wyleczenie hemofilii B. Leczenie polega na wprowadzeniu do organizmu genu odpowiedzialnego za produkcję czynnika
Autoryzowany wywiad prasowy przygotowany przez Stowarzyszenie Dziennikarze dla Zdrowia w związku ze Światowym Dniem Chorych na Hemofilię. Kwiecień 2025.
Po 6. Kongresie „Zdrowie Polaków”: rekomendacje i nagrody
Prof. Henryk Skarżyński
Zdrowie publiczne to sprawa nie tylko medyków. Potrafimy podzielić się wiedzą
W tym działaniu widać zamysł i to się rozwija. W 2019 r. prof. Henryk Skarżyński wraz z grupą wybitnych specjalistów z zakresu medycyny i nauki zainicjował Kongres „Zdrowie Polaków”. W listopadzie ub.r. odbyła się szósta edycja, a 3 marca w Senacie RP przedstawiono rekomendacje grup roboczych i wręczono nagrody w konkursie „Perspektywy Medycyny”. Spotkaniu patronowały Beata Małecka-Libera, przewodnicząca senackiej Komisji Zdrowia, i Monika Wielichowska, wicemarszałkini Sejmu.
Kongres to wielkie spotkanie dotyczące najważniejszych problemów ochrony zdrowia, osiągnięć medycyny i nauki. Uczestniczą w nim wybitni eksperci, a także przedstawiciele świata polityki, samorządów, edukacji, kultury i mediów. To 13 debat plenarnych, 56 wykładów ekspertów, 300 czynnych moderatorów i panelistów.
Jaki jest cel kongresu? „Chcemy w sposób przyjazny, bez obaw, że ktoś jest z takiej czy innej strony świata politycznego, przedyskutować i wypracować wspólne rozwiązania – wyjaśnia prof. Henryk Skarżyński. – To jest nasza siła. Bo zdrowie publiczne to sprawa nas wszystkich, nie tylko medyków. Chcemy też, jako środowisko, wziąć odpowiedzialność za wdrożenie proponowanych rozwiązań, nie chcemy podrzucać ich innym. Zależy nam również, by pokazać nasze sukcesy. Ich prezentacja ma wielką siłę – zachęca innych, buduje dobrą atmosferę, integruje środowisko. A ono chce być zrozumiane i docenione”.
Debaty mają ciąg dalszy. Na ich podstawie tworzone są rekomendacje przedstawiane ministrowi zdrowia. W ten sposób politycy otrzymują gotowe plany działania i partnera, z którym mogą te plany korygować. Tę sytuację dobrze wyczuła obecna na spotkaniu w Senacie minister zdrowia Izabela Leszczyna. „Panie profesorze, dziękuję za kongres! Dziękuję za wszystko, co pan robi!”, mówiła.
Rekomendacje prezentowane w Senacie
Rekomendacja I: Profilaktyka kluczowa w budowaniu bezpieczeństwa zdrowotnego w Polsce i Europie.
Prezentował ją dr hab. Dominik Olejniczak (Warszawski Uniwersytet Medyczny), który zwrócił uwagę na trzy elementy. Po pierwsze, przedmiot edukacja zdrowotna powinien być obowiązkowy, a nie do wyboru. Po drugie, promowanie profilaktyki zdrowotnej oznacza zwiększenie udziału populacji w badaniach przesiewowych, zwłaszcza pod kątem nowotworów (np. raka piersi, prostaty, płuca), aby skutecznie zapobiegać i wcześnie wykrywać choroby. Po trzecie, programy profilaktyczne powinny być „szyte na miarę”, opierać się na analizie potrzeb poszczególnych społeczeństw oraz chęci udziału w nich.
Musimy mieć też świadomość, że większe inwestycje w profilaktykę zdrowotną mogą się przyczynić do odwrócenia piramidy świadczeń oraz zmniejszenia kosztów leczenia i hospitalizacji.
Rekomendacja II: Wdrożenie narodowej, wielosektorowej, wieloletniej strategii ochrony zdrowia komunikacyjnego.
Prezentował ją prof. Henryk Skarżyński: „Rekomendujemy objęcie ogólnopolskim programem badań słuchu wszystkich dzieci rozpoczynających naukę w szkole. Dodatkowo zasadne jest uzupełnienie takiego programu o badania pod kątem trudności rozwojowych i edukacyjnych, w tym dysleksji rozwojowej. Rekomendujemy również rozwój nowoczesnych metod diagnostyki, treningu słuchowego, rehabilitacji niedosłuchu i innych opartych na wirtualnej rzeczywistości”.
Rekomendacja III: Rozwój sztucznej inteligencji tak, ale pod kontrolą człowieka.
To zagadnienie przedstawiał dr Maciej Kawecki, popularyzator nauki,
Wszystkie informacje dotyczące prac kongresu, debaty, dokumenty znajdują się na stronie: kongres-zdrowiepolakow.pl/
Choroba, na którą nas nie stać
Endometrioza po raz pierwszy została opisana kilkaset lat temu, ale w Polsce wciąż nie zasłużyła w pełni na uznanie
Endometrioza jest przewlekłą, estrogenozależną chorobą zapalną. Choruje na nią 10% kobiet w wieku reprodukcyjnym. Endometrioza stanowi także jedną z najczęstszych przyczyn żeńskiej niepłodności. Co druga kobieta mająca problem z zajściem w ciążę boryka się z nim właśnie z powodu endometriozy.
– Nasze instrumentariuszki asystują także w innych szpitalach – przytacza anegdotę dr Joanna Jacko, która wspólnie z dr B. Pawłem Siekierskim operuje endometriozę w warszawskim Szpitalu Medicover. – Endometrioza ma ponad 30 postaci morfologicznych, które wyglądają przeróżnie. I nasze instrumentariuszki nauczyły się przy nas je wszystkie rozpoznawać. Opowiadają nam, że kiedy asystują do operacji w innych szpitalach, widzą endometriozę i mówią o tym lekarzom. Ale lekarze wiedzą lepiej.
Tyle że wcale nie wiedzą.
Endometrioza nie jest chorobą rzadką, nie choruje na nią kilkaset ani kilka tysięcy kobiet. Dotyka ok. 10% kobiet w wieku rozrodczym, co w Polsce oznacza niemal milion chorych. Dla porównania: na cukrzycę w naszym kraju choruje ok. 3 mln osób. Cukrzycę jednak powszechnie się leczy. O cukrzycy nikt nie mówi, że nie istnieje. A ginekologom o endometriozie, owszem, zdarza się tak powiedzieć.
– Specjalnie przekręcają i pytają pacjentkę, czy też choruje na tę „dendrometriozę”. – Ginekolog Daniel Kurczyński, szef bloku operacyjnego Katowickiego Centrum Onkologii, załamuje ręce. – Nie potrafią jej rozpoznawać, więc w pewnym momencie zaczyna się u nich proces wyparcia. Na jednym z warsztatów miałem okazję mówić o endometriozie. Nóż mi się w kieszeni otworzył, kiedy wyszedł bardzo znany pan profesor i powiedział, że ta choroba to wytwór firm farmaceutycznych, wymysł Big Pharmy i że endometrioza nie istnieje.
Polscy ginekolodzy to zróżnicowana grupa, składająca się z lekarzy zarówno miernych, jak i wybitnych, która jednak w ostatnich latach nie wsławiła się odważną walką o dobro swoich pacjentek. Sprawiający czasem wrażenie, że swoją specjalizację wybrali, nie do końca wiedząc, z czym się ona wiąże, ginekolodzy zbyt często chowają głowę w piasek. Od działania wolą komfort milczenia. Na domiar złego polska medycyna jest mocno zhierarchizowana, a hierarchia bywa przedkładana ponad rzeczywiste umiejętności.
– Nawet jeśli młodzi lekarze są zainteresowani pomocą, wstrzymują ich profesorkowie – oburza się Lucyna Jaworska-Wojtas z Fundacji „Pokonać Endometriozę”. – A co ci profesorkowie zrobili w sprawie endometriozy? Dlaczego się nie uparli, dlaczego nie zabiegali, dlaczego nie alarmowali, że kobiety są niezaopiekowane? Nie dość, że borykamy się z chorobą, naparzamy się z systemem, walimy w drzwi Ministerstwa Zdrowia, to jeszcze musimy staczać walki z murem profesorków, którzy nie rozumieją problemu i mówią nam, że sobie wymyślamy i że endometrioza to moda.
Bo choroba, która po raz pierwszy została opisana kilkaset lat temu, w Polsce wciąż nie zasłużyła w pełni na uznanie. W wielu gabinetach się o niej żartuje, na studiach medycznych ledwo się o niej przebąkuje, a na konferencjach naukowych poświęca się jej jeden wykład.
– Na jednej z konferencji byli eksperci z zagranicy – opowiada dr Jacko. – Znany profesor ze Stanów Zjednoczonych w trakcie swojego wykładu zapytał obecnych, ile zajmuje wyszkolenie ginekologa, który w sposób kompletny będzie umiał operować endometriozę. Na to zgłosił się warszawski ordynator i powiedział, że dwa lata. Amerykanin odparł, że nie zna takiego geniusza. Takie szkolenie zajmuje od pięciu do dziesięciu lat.
I właśnie dlatego ci, którzy uprą się, że endometriozą chcą się jednak zajmować na poważnie, po wiedzę jadą za granicę.
– Ultrasonografii w endometriozie uczyłem się za granicą
Fragmenty książki Magdy Łucyan i Katarzyny Górniak Taka twoja uroda. Jak endometrioza niszczy życie Polek, Znak Horyzont, Kraków 2025
Życie z patogenami
Pomysłowość neolitycznych ludzi zaprowadziła ich bardzo daleko, ale nie uwzględnili obecności bakterii
W 2011 r. antropolodzy odkryli liczącą 5 tys. lat osadę w Hamin Mangha w północno-wschodnich Chinach. Odkopali fundamenty 29 domostw, z których większość to proste jednoizbowe konstrukcje z paleniskiem i otworem wejściowym. W jednej z tych siedzib, mierzącej zaledwie 19,5 m kw., naukowcy znaleźli szczątki 97 ciał. Zmarli byli w wieku od 19 do 35 lat; przyczyna ich śmierci nie jest znana. Miejsce to zostało opuszczone i pozostawione bogom lub antropologom, w zależności od tego, kto zjawi się pierwszy.
Podobnie makabrycznych odkryć z mniej więcej tego samego okresu dokonano w całej Europie. Gdy łowcy-zbieracze z epoki kamienia zaczęli uprawiać rolę, ich styl życia radykalnie się zmienił. Około 7 tys. lat temu neolityczne „klasy średnie” przeniosły się do Europy Środkowej wraz ze swoim udomowionym bydłem i roślinami, aby tam zamieszkać, i prowadziły osiadły tryb życia. Rodziny domagały się szerszego dostępu do jedzenia (które przynajmniej można było zbierać w przewidywalny sposób), rozrywki i przedmiotów zbytku. Wynikiem tego był postęp technologiczny w ceramice, zastosowanie zwierząt do transportu, wynalezienie koła i wytapiania metali. Handel stał się koniecznością, a to spowodowało pojawienie się jeszcze większej innowacji: pieniędzy. Ich pierwsze wcielenie przybrało formę krzemienia; można go było trzymać w dłoni lub ustach, podobnie jak banknot jednodolarowy, który również ma swój własny, odrębny mikrobiom.
Liczne kolonie bakterii na papierowych pieniądzach są podtrzymywane dzięki kontaktowi ze skórą człowieka, dostarczając zapisu ludzkiego zachowania i zdrowia. Pieniądze i transport umożliwiły tworzenie sieci handlowych i po raz pierwszy w historii doszło do połączenia wielu niezależnych populacji ludzkich. Oznaczało to z kolei, że zarówno chorobotwórcze, jak i symbiotyczne drobnoustroje mogły stać się wspólne dla rozproszonych geograficznie populacji ludzkich na niespotykaną dotąd skalę i z niesamowitą szybkością.
Ograniczone zasoby, konkurencja, bogactwo i współistnienie doprowadziły do pojawienia się polityki i przemocy. Odkrycie masowego grobu sprzed 7 tys. lat w Schöneck-Kilianstädten, niedaleko Frankfurtu w Niemczech, dostarcza na to przerażających dowodów. Znaleziono 26 ciał, z których 13 to dzieci, a 10 z nich miało mniej niż sześć lat w chwili śmierci. Zginęły gwałtownie, o czym świadczą ślady urazów zadanych tępym narzędziem i celowo połamane nogi, co sugeruje pierwsze znane przypadki tortur i okaleczania zwłok. Nie wiemy, kto popełnił tę zbrodnię ani dlaczego. Wiemy tylko, że był to początek szalenie makabrycznej praktyki, która zyskała na popularności i trwa do dziś. Masowe uśmiercanie oznaczało, że sposoby pochówku stały się bardziej zaawansowane, a nekrobiom (zbiór mikroorganizmów rozkładających zwłoki) miał więcej pracy do wykonania. Jednak sama przemoc nie wyjaśnia schyłku neolitu ani wydarzeń w Hamin Mangha.
Pomimo wojowniczej reputacji tamtych czasów, życie we wspólnotach stało się codziennością, a rynek nieruchomości „rozkwitł”. Po raz pierwszy w historii urbanizacja zaczęła postępować w szybkim tempie, a w latach 6100–5400 p.n.e. na terenach dzisiejszej Mołdawii, Rumunii i Ukrainy pojawiły się megaosiedla. Zostały zbudowane przez ludność znaną jako kultura trypolska i mogły pomieścić między 10 a 20. tys. osób. Jednak wraz ze wzrostem skali warunki sanitarne uległy pogorszeniu, co w nieunikniony sposób doprowadziło do rozprzestrzeniania się patogenów. Rewolucji neolitycznej towarzyszył wzrost liczby chorób zakaźnych, wynikający z istotnych zmian w ludzkiej ekologii, geografii, demografii, warunkach mieszkaniowych, higienie i diecie. Współczesne choroby endemiczne, takie jak gruźlica, pierwotnie uważano za wynik przeniesienia chorób odzwierzęcych od bydła ok. 6 tys. lat temu – choć może to nie być prawdą.
W rzeczywistości zakażenia gruźlicą pojawiły się po raz pierwszy u wczesnych ludzi co najmniej 35 tys. lat temu, a my mogliśmy współewoluować z tą bakterią nawet przez 2,6 mln lat. Miało to miejsce na długo przed pojawieniem się jej u zwierząt domowych. Jej sukces u ludzi mógł mieć mniej wspólnego z udomowieniem bydła, a więcej ze wzrostem wielkości i gęstości populacji neolitycznej.
Wspólnoty późnego neolitu i wczesnej epoki brązu stanowiły również idealne miejsce rozwoju bakterii o nazwie Yersinia pestis, powodującej dżumę. Pierwszy dowód o tym wielkim nemezis wczesnego człowieka znaleziono w kościach neolitycznych rolników w Szwecji; niedawna analiza tej śmiercionośnej bakterii wykazała, że w okresie schyłku neolitu wiele szczepów Y. pestis zmutowało i rozprzestrzeniło się w całej Eurazji. Najprawdopodobniej przenosiły się za pośrednictwem wczesnych sieci handlowych i możliwe, że tego rodzaju patogen był powodem śmierci rodzin w Hamin Mangha. Pomysłowość neolitycznych ludzi zaprowadziła ich bardzo daleko, ale nie uwzględnili obecności bakterii. Zamiast niezakłóconego wzrostu, ich innowacje społeczne doprowadziły do nagłego i nieoczekiwanego spadku populacji.
Niektóre patogeny wywarły również ewolucyjny wpływ na ryzyko chorób przewlekłych. Najbardziej intrygującym przykładem jest niedokrwistość sierpowatokrwinkowa (SCD, sickle cell disease), grupa chorób krwi wywołanych mutacjami w białkach tworzących hemoglobinę. Powoduje ona powstawanie nietypowych krwinek w kształcie sierpa, prowadzących do anemii i bardzo bolesnej niedrożności tętnic. Szacuje się, że niedokrwistość sierpowatokrwinkowa pojawiła się ponad
Fragmenty książki Jamesa Kinrossa Świat Mikrobiomu przeł. Tomasz Lanczewski, Helion, Gliwice 2025
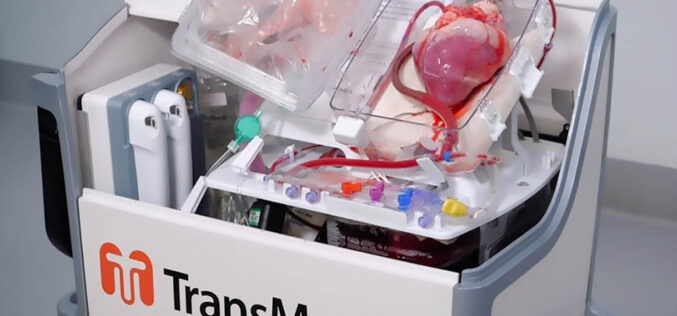
Serce w pudełku
Rok 2024 był rekordowy dla polskiej transplantologii. Mamy świetnych lekarzy, a polscy naukowcy pracują nad rewolucyjnymi urządzeniami, które ułatwią przeszczepy
Kardiochirurdzy z Warszawskiego Uniwersytetu Medycznego dokonali przeszczepu serca u 14-letniej pacjentki. Nie byłoby w tym nic niezwykłego, gdyby nie fakt, że serce zostało przetransportowane aż z Litwy i przez prawie osiem godzin funkcjonowało poza organizmem człowieka. Było to możliwe dzięki urządzeniu OCS (Organ Care System) Heart, pieszczotliwie nazywanemu „sercem w pudełku”. To swoista rewolucja – do tej pory organ do przeszczepu mógł się znajdować poza organizmem przez maksymalnie cztery godziny. To pierwszy zagraniczny transport serca w Polsce.
Niesamowite pudełka
Przeszczepu dokonano w Dziecięcym Szpitalu Klinicznym Uniwersyteckiego Centrum Klinicznego WUM. OCS Heart to niewielkie pudełko, które mieści się w bagażniku samochodu osobowego. Urządzenie zapewnia tzw. ciągłą perfuzję. Oznacza to, że serce może pracować nawet przez 12 godzin, w podróży.
– Jest to przełom w polskiej transplantologii. Dostajemy kredyt czasowy na organizację i przewóz narządu. Dzięki temu będziemy mogli przeszczepiać większą liczbę serc. Ten organ w czasie transportu cały czas bije i to jest niesamowite – opowiada mediom Krzysztof Zając, koordynator transplantacyjny z Uniwersyteckiego Szpitala Klinicznego Warszawskiego Uniwersytetu Medycznego. Przeszczep serca u 14-latki był siódmym zabiegiem na WUM z wykorzystaniem OCS Heart. Koszt pojedynczego użycia „serca w pudełku” wynosi 300 tys. zł. Zarówno urządzenie, jak i środki na specjalistyczne jednorazowe wkłady służące do transportu organu pozyskiwane są ze zbiórek prowadzonych przez Fundację dla Transplantacji w akcji #ZostawSerceNaZiemi.
– To skok w przyszłość, bo skracamy czas, gdy dany narząd, np. serce, jest niedokrwiony. Niedokrwienie zwiększa ryzyko, że organ nie podejmie funkcji po przeszczepieniu. Rozmawiamy o tym, by w przyszłości wykorzystać metody pozwalające w czasie perfuzji leczyć dany narząd. To jest przyszłość – podkreślał w rozmowie z RMF24 prof. Michał Grąt, transplantolog, konsultant krajowy w dziedzinie transplantologii klinicznej.
Wydłużenie czasu od pobrania do wszczepienia przyczyni się do zauważalnego zwiększenia liczby dostępnych organów. Warto pamiętać, że Polska jest częścią systemu Eurotransplant. Zakłada on pierwszeństwo biorcy w kraju dawcy, jednak gdy biorca się nie znajdzie, uczestnicy systemu dostają informację o dostępności organu. Należy pamiętać, że transplantacja to zawsze walka z czasem. Dlatego koordynatorzy transplantacyjni dyżurują całą dobę. To oni w ciągu kilku minut ustalają, czy transplantacja jest możliwa, i uruchamiają procedurę.
„Serce w pudełku” nie jest jedynym urządzeniem, które może zrewolucjonizować transplantację w kraju i na świecie. Polscy naukowcy prowadzą właśnie testy operacyjne najnowszego prototypu NanOX Recovery Box. To nowatorski sprzęt do przechowywania i perfuzji organów przeznaczonych do przeszczepów. Testy odbywają się w Instytucie Fizjologii i Żywienia Zwierząt PAN w Jabłonnie. Według twórców urządzenia NanOX Recovery Box
Serce idzie pod nóż
Kardiochirurgia zaczęła się od bójek i przestępstw
Kardiochirurgia zaczęła się od bójek i przestępstw. Ktoś kogoś ugodził nożem, a potem to lekarz stawał przed problemem i próbował go rozwiązać. Zawód zobowiązuje: lekarz powinien działać w każdej sytuacji zagrożenia życia, tego oczekują od niego wszyscy.
Według literatury to Ludwig Rehn jako pierwszy, 9 września 1896 r., dokonał pomyślnego zszycia rany serca. Czy bał się wykonywać taką procedurę? Istnieje domniemanie, że mógł się obawiać o swoją reputację. Dlaczego? Przez lata serce uchodziło za narząd, którego pod żadnym pozorem nie należy dotykać. Dotknięcie zawsze kończyło się śmiercią. Jak to? Chirurdzy nie potrafili szyć? To nie do końca prawda. Samo techniczne zszycie serca nie było problemem dla sprawnego chirurga. Kłopoty zaczynały się po kilku dniach, gdy dawały o sobie znać bakterie i rozpoczynał się proces infekcyjny. Nie istniała bowiem profilaktyka antybiotykowa. Nikt jeszcze takich leków nie wymyślił. Pierwszy antybiotyk, czyli penicylina, został odkryty przez Alexandra Fleminga w 1928 r. w Londynie. (…) W 1945 r. otrzymał za swoje odkrycie Nagrodę Nobla. (…)
Czy wiesz, że pierwsi chirurdzy serca uczyli się szycia od koronkarek? Ciekawe, co przy okazji tej nauki produkowali. Serwetki, kołnierzyki? Przez wiele lat dobry chirurg musiał być przede wszystkim szybkim chirurgiem, bo nie istniały techniki znieczulenia. Jedynie knebel z alkoholem w ustach.
W Polsce pierwsze chirurgiczne zaopatrzenie rany kłutej serca odbyło się 6 grudnia 1898 r. Tak przynajmniej donoszą materiały źródłowe. Przeprowadził je Witold Horodyński, a wydarzyło się to w klinice chirurgicznej prof. Juliana Kosińskiego, w szpitalu Świętego Ducha w Warszawie. Pacjentka niestety zmarła w 22. dniu po zabiegu. Kolejnym śmiałkiem był Wacław Maliszewski, który operował dwóch mężczyzn z ranami kłutymi klatki piersiowej, również bez pomyślnego rezultatu. Nieco więcej szczęścia mieli Jan Borzymowski i Ignacy Watten, a właściwie operowani przez nich pacjenci, którzy przeżyli. Pacjent dr. Borzymowskiego po wyzdrowieniu ponownie wdał się w bójkę z użyciem noża i był odwiedzany w więzieniu przez młodszych lekarzy, zdziwionych faktem, że mężczyzna po operacji serca miewa się całkiem nieźle.
Prawdziwym przełomem w dziedzinie kardiochirurgii było skonstruowanie maszyny pozwalającej na pozaustrojowe natlenianie krwi. Maszyna nazywana jest popularnie sztucznym płucosercem, a fachowo – urządzeniem do krążenia pozaustrojowego. Dokonał tego chirurg John Heysham Gibbon z zespołem inżynierów z IBM w 1953 r. Od tego czasu kardiochirurdzy mogli spokojnie wszywać protezy zastawek serca czy bajpasy, ponieważ krew krążyła w organizmie i była natleniana dzięki urządzeniu, którego zasadniczymi elementami są pompa i oksygenator. W Polsce krążenie pozaustrojowe wprowadzone zostało w klinice prof. Leona Manteuffla w Warszawie w 1959 r.
Warto wspomnieć o początkach kardiochirurgii dziecięcej w Polsce. Przed jej erą dzieci z poważnymi wrodzonymi wadami serca umierały. Pionierem był prof. Jan Kossakowski, który w 1937 r. objął stanowisko kierownika Oddziału Chirurgicznego Kliniki Pediatrycznej przy ul. Litewskiej w Warszawie.
Fragmenty książki dr n. med. Anny Słowikowskiej i Tomasza Słowikowskiego Serce w dobrym stylu, Marginesy, Warszawa 2025