Tag "onkologia"
Medycyna przyszłości to już rzeczywistość. Nowocześnie, ale czy dla wszystkich?
Sztuczna inteligencja, rewolucyjne leki i terapie genowe zmieniają życie milionów pacjentów
Wyobraźmy sobie kobietę z opornym na leczenie czerniakiem, której jeszcze 15 lat temu dawano kilka miesięcy życia. Dzięki terapii CAR-T dziś może ona liczyć na pięć-sześć, a może i więcej lat. To nie jest stopniowa poprawa – to zmiana paradygmatu.
Mamy też algorytmy sztucznej inteligencji, które wykrywają raka płuc na zdjęciu rentgenowskim z dokładnością przewyższającą umiejętności doświadczonych radiologów.
Do niedawna gronkowiec złocisty oporny na metycylinę, który odpowiadał na świecie za ponad 120 tys. zgonów rocznie, był niemal niezniszczalny. Dzisiaj jest szansa, że poradzi sobie z nim nowa generacja antybiotyków zaprojektowanych przez sztuczną inteligencję.
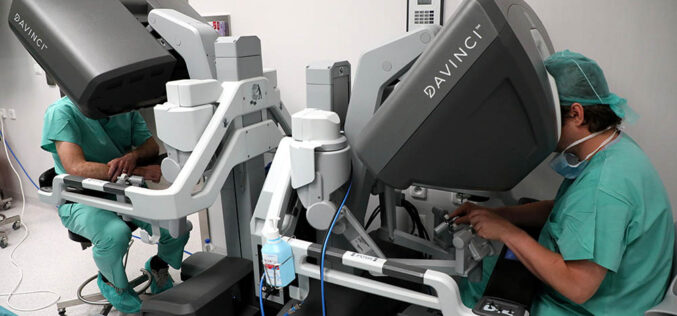
Chirurgia wspomagana przez roboty (Robotic-Assisted Surgery, RAS) to jeden z najdynamiczniej rozwijających się sektorów technologii medycznych. Fundamentalnie zmieniła ona sposób przeprowadzania skomplikowanych zabiegów.
To nie science fiction – to rzeczywistość medycyny lat 2024-2025. To głęboka ewolucja napędzana przez postęp w dziedzinie biologii molekularnej, sztuczną inteligencję oraz presję ekonomiczną wymuszającą nowe modele biznesowe w przemyśle farmaceutycznym.
Dla Polski, w której budżet NFZ zmaga się z liczonym w miliardach deficytem, zmiany te są zarówno obietnicą, jak i wyzwaniem.
Rewolucja w leczeniu otyłości i cukrzycy
Do lekarza przychodzi osoba z kilkunastoma kilogramami nadwagi, podwyższonym poziomem cukru we krwi i rosnącym ryzykiem zawału serca. Ten wypisuje jej receptę na lek, który w ciągu roku sprawi, że straci prawie 25% wagi, cukrzyca wejdzie w remisję, a ryzyko zawału spadnie o 20%. To również nie science fiction.
W 2024 r. koncern Novo Nordisk, producent leków o nazwach Ozempic i Wegovy, stosowanych przy leczeniu cukrzycy i otyłości, uzyskał ponad 30 mld dol. przychodów. Jego największy konkurent, amerykański koncern Eli Lilly, ze sprzedaży swoich dwóch flagowych specyfików: stosowanego w leczeniu cukrzycy Mounjaro i Zepboundu na otyłość, uzyskał w sumie 16,4 mld dol.
By zrozumieć, jak działają wymienione leki, należy sobie wyobrazić, że
Jak nowe terapie ratują życie
Medycyna molekularna, immunoterapia i technologia mRNA to przyszłość onkologii. Dają nadzieję chorym, którzy dziesięć lat temu nie mieliby szans
Współczesna onkologia znalazła się w punkcie zwrotnym. Lekarze odchodzą od paradygmatu „jednego leku na wszystko i dla wszystkich” na rzecz precyzyjnej medycyny molekularnej, immunoterapii i technologii mRNA. Przyszłością są terapie adresowane do konkretnego pacjenta.
To cicha, niezwykle kosztowna wojna, którą toczą w laboratoriach naukowcy z całego świata. Stawką jest życie milionów ludzi, potencjalnie znaczne ograniczenie liczby zgonów wywołanych chorobami onkologicznymi, a przede wszystkim dominacja na rynku, którego wartość szacuje się na kilkaset miliardów dolarów rocznie. Zarządy największych koncernów farmaceutycznych robią, co mogą, by w tej rozgrywce utrzymać się w czołówce i zapewnić zyski akcjonariuszom.
To była kwestia przypadku
Najlepiej sprzedającym się na świecie lekiem jest Keytruda (pembrolizumab). To jeden z najbardziej przełomowych leków onkologicznych w historii medycyny, w ostatnich latach zrewolucjonizował terapię wielu typów nowotworów. Jest produkowany przez amerykański koncern Merck & Co. z siedzibą w Rahway w stanie New Jersey. Tylko w ubiegłym roku przychody z jego sprzedaży wyniosły 29,5 mld dol. i stanowiły 45-46% przychodów całego koncernu, co świadczy o wysokim poziomie zależności Mercka od tego produktu.
Za oceanem terapia lekiem Keytruda to dla jednego pacjenta wydatek 150-200 tys. dol. rocznie. W Polsce fiolka 100 mg bez refundacji kosztuje 14 927,60 zł. Ale Narodowy Fundusz Zdrowia pokrywa koszt leczenia w całości, więc pacjenci nad Wisłą nie płacą.
Sukces leku polega na tym, że jest stosowany w leczeniu różnych przypadków onkologicznych, poczynając od czerniaka, przez raka szyjki macicy, raka piersi, raka głowy, na raku nerki, przełyku oraz płuc kończąc.
Jednak to nie amerykańscy uczeni zatrudnieni w koncernie z Rahway odkryli Keytrudę. Dokonała tego czwórka naukowców pracujących dla niewielkiej firmy biotechnologicznej Organon BioSciences BV z siedzibą w Oss w Holandii. Byli to Hans van Eenennaam, Andrea van Elsas i Gradus Johannes Dulos, do których w 2005 r. dołączył Gregory Carven. Nie szukali cząsteczki, która nadawałaby się na lek onkologiczny. Ich celem było odkrycie substancji mogącej znaleźć zastosowanie w lekach na choroby autoimmunologiczne. Przez przypadek odkryli coś innego.
By zrozumieć, w czym rzecz, trzeba poznać sprytny mechanizm, którym posługują się komórki nowotworowe. Nasz układ odpornościowy dysponuje limfocytami T, komórkami zdolnymi do rozpoznawania i niszczenia zagrożeń. Jednak by zapobiec autoagresji, limfocyty T wyposażone są w receptor PD-1, który działa jak hamulec bezpieczeństwa. Komórki nowotworowe „nauczyły się” wykorzystywać ten mechanizm, przez co stawały się „niewidzialne” dla naszego układu immunologicznego.
Pembrolizumab, czyli humanizowane przeciwciało monoklonalne, opracowane w latach 2006-2007 przez holenderskich naukowców z firmy Organon przy współpracy z brytyjską organizacją Medical Research Council Technology, znany jest dziś pod nazwą handlową Keytruda.
Ta substancja czynna, mówiąc obrazowo, „zdejmuje”
Nowotwory hematologiczne – choroby niezawinione
Apeluję: badajmy się regularnie, nie lekceważmy objawów, współpracujmy z lekarzami
Prof. Ewa Lech-Marańda – konsultant krajowa w dziedzinie hematologii, dyrektor Instytutu Hematologii i Transfuzjologii w Warszawie, wiceprezes Polskiego Towarzystwa Hematologów i Transfuzjologów
Czym zajmuje się hematologia?
– Wbrew pozorom nie tylko leczeniem nowotworów hematologicznych, ale również chorobami nienowotworowymi, które występują nawet częściej niż te nowotworowe. Mam tu na myśli m.in. niedokrwistości, małopłytkowości, leukopenie, różnego rodzaju zaburzenia krzepnięcia – zarówno wrodzone, jak i nabyte. Pod względem częstości dopiero na drugim miejscu plasuje się zróżnicowana grupa nowotworów hematologicznych, czyli chorób, które potocznie nazywamy „nowotworami krwi”. Określenie to nie jest do końca precyzyjne, ponieważ w rzeczywistości wyróżniamy nowotwory mieloidalne – wywodzące się z układu krwiotwórczego, oraz limfoidalne – mające źródło w układzie chłonnym.
Skąd biorą się te choroby?
– To jedno z najczęstszych pytań pacjentów i ich rodzin. Niestety, w przypadku większości nowotworów hematologicznych nie potrafimy wskazać jednej konkretnej przyczyny. Mówimy wówczas o chorobach idiopatycznych, czyli takich, których źródło pozostaje nieznane. Wiadomo jednak, że istnieją pewne czynniki ryzyka zachorowania na nowotwory hematologiczne. Należą do nich m.in.: promieniowanie jonizujące, narażenie zawodowe na substancje chemiczne, m.in. benzen, środki ochrony roślin, pestycydy czy herbicydy. Zwiększone ryzyko obserwuje się również u osób, które przeszły chemioterapię lub radioterapię z powodu innych nowotworów.
Co jeszcze może wpływać na rozwój tych nowotworów?
– Bardzo ważnym czynnikiem są infekcje wirusowe i bakteryjne. Wiadomo, że np. zakażenie wirusem zapalenia wątroby typu C może prowadzić do rozwoju chłoniaka strefy brzeżnej śledziony, a zakażenie wirusem Epsteina-Barr zwiększa ryzyko chłoniaka Hodgkina. Z kolei zakażenie HIV – przez to, że prowadzi do wtórnego niedoboru odporności – znacząco podnosi ryzyko rozwoju nowotworów układu chłonnego.
Czy można też mówić o predyspozycjach genetycznych?
– Tak, choć trzeba podkreślić, że nowotwory hematologiczne nie są typowo dziedzicznymi chorobami w takim znaczeniu, jak np. hemofilia. Jednak w ostatnich latach odkryto, że mutacje w niektórych genach zarodkowych mogą predysponować do powstawania białaczek. To z kolei przekłada się na większe ryzyko zachorowania w rodzinach. Zdarza się ponadto, że przewlekła białaczka limfocytowa, chłoniak Hodgkina czy niektóre chłoniaki nie-Hodgkina obserwuje się częściej wśród krewnych pierwszego stopnia.
W takim razie – czy istnieje profilaktyka tych chorób?
– Niestety, nie mamy skutecznej profilaktyki pierwotnej. Dlatego nowotwory hematologiczne możemy nazywać „chorobami niezawinionymi”. Nie wynikają one bowiem z nieodpowiednich nawyków, niezdrowego stylu życia czy diety pacjenta – w przeciwieństwie do wielu nowotworów litych, gdzie np. palenie papierosów czy otyłość odgrywają kluczową rolę. W przypadku nowotworów krwi nie ma takiej prostej zależności. Możemy natomiast prowadzić profilaktykę wtórną, czyli postawić na wczesne ich wykrywanie. I tu, w części nowotworów, podstawową rolę odgrywa morfologia krwi.
Jak często należy wykonywać to badanie?
– Zalecamy, by osoby po 60. roku życia wykonywały to badanie raz w roku, ponieważ w tej grupie wiekowej ryzyko zachorowania na nowotwory hematologiczne dynamicznie rośnie. U młodszych osób można rozważyć rzadsze wykonywanie morfologii krwi, choć zawsze, gdy pojawiają się niepokojące objawy, należy ją wykonać bezzwłocznie.
Co powinno wzbudzić naszą czujność?
– Objawy nowotworów hematologicznych są różne i zależą od rodzaju choroby. Jeśli nowotwór nacieka szpik, dochodzi do wyparcia prawidłowego krwiotworzenia. Pojawia się wówczas niedokrwistość, skutkująca osłabieniem, szybkim męczeniem się, spadkiem tolerancji wysiłku. Po drugie, może wystąpić
Autoryzowany wywiad prasowy przygotowany przez Stowarzyszenie Dziennikarze dla Zdrowia w związku z warsztatami naukowo-edukacyjnymi pt. „Pacjenci hematoonkologiczni – wyzwania i nadzieje”. Jesień 2025.
Dar pomagania
Pierwsze wejścia na oddziały onkologiczne, do poszczególnych sal, były dla mnie dramatem
Jolanta Kwaśniewska – pierwsza dama RP w latach 1995-2005, prawniczka, bizneswoman, założycielka i prezeska Porozumienia Bez Barier
Zaczęła pani wkraczać do trudnej emocjonalnie przestrzeni – przestrzeni szpitali. Często nie wiemy, jak się tam zachować, czasami wręcz boimy się wchodzić. To było zderzenie z nieznanym światem?
– Dla mnie to nie do końca był obcy świat, bo znałam sytuacje, w których chorowali najmłodsi – takich przypadków było wśród znajomych kilkanaście. Wiedziałam, co to oznacza dla rodziny, a co dla samego dziecka. I z jakim zaangażowaniem rodzice w tamtych czasach walczyli, żeby pomóc swoim dzieciom.
W Polsce mieliśmy zawsze świetnych, oddanych lekarzy i pielęgniarki. Głęboko podziwiam medyków, sama przecież chciałam być lekarką – wciąż uważam, że możliwość pomagania ludziom to najpiękniejszy dar. Natomiast lekarze onkolodzy, zwłaszcza onkolodzy dziecięcy, to kategoria szczególna. W latach 90., kiedy umieralność była znacznie wyższa, zajmowanie się dziećmi, patrzenie w ich oczy i przekonywanie, że mimo wszystko będzie dobrze – chociaż wiadomo, że czas, jaki im został, jest bardzo krótki… To było potwornie trudne.
Przywoływałyśmy dane dotyczące przeszczepów szpiku kostnego. Zaledwie kilkadziesiąt na 1,2 tys. chorujących dzieci rocznie miało szansę na przeszczep. Trudno nie poczuć się przytłoczoną tymi liczbami. A przecież problemów było więcej.
– Jak opowiadałam, od samego początku, od kiedy mąż został wybrany na urząd prezydenta, otrzymywałam bardzo wiele listów – potem zaczęły one przychodzić lawinowo. Pisali do mnie wszyscy, którzy po prostu nie mieli pieniędzy, żeby zadbać o swoją rodzinę, o bliskich. Ludzie załamani niespodziewanie trudnymi sytuacjami, które na nich spadły. To właśnie nawał listów i opisywane w nich historie stały się potężnym motorem powstania fundacji.
Wiele listów dotyczyło przeszczepu szpiku kostnego. Dołączona była do nich gruba dokumentacja medyczna. Do tego informacja, że przeszczep jest możliwy tylko w Stanach Zjednoczonych. Koszt: 100 tys. dol. Gros zdesperowanych rodziców prosiło mnie o zebranie środków, ale przecież nie czułam się Panem Bogiem, który ma prawo decydować, do kogo powinny trafić pieniądze, a do kogo nie. Skrajnie trudno przecież wybrać, że opłaci się procedurę transplantacji u jednego z dzieci, a pozostałe kilkadziesiąt, które również aplikowało, nie będzie miało takiej szansy… Wtedy zbiórki społeczne nie były znane, nie istniały żadne serwisy fundraisingowe, starałam się więc prosić różne instytucje, żeby nas wspomagały.
Bardzo ważnym postulatem, ujętym w statucie fundacji, było wyrównywanie szans ludzi chorych, z niepełnosprawnościami, przede wszystkim dzieci.
Od czego zaczęły się pani działania?
– Przychodziły do mnie setki zaproszeń na różne spotkania, wydarzenia, konferencje, ale na swój pierwszy wyjazd wybrałam międzynarodowe dni osób niepełnosprawnych, które odbywały się w 1996 r. w Zgorzelcu.
Tuż przy polsko-niemieckiej granicy. Co pani tam zobaczyła?
– Rewelacyjne warsztaty
Fragmenty książki Pierwsza dama. Jolanta Kwaśniewska w rozmowie z Emilią Padoł, W.A.B., Warszawa 2024
Wielka nagroda za malutkie cząsteczki
Nobel w dziedzinie medycyny lub fizjologii za odkrycie mikroRNA
Szwedzkie Zgromadzenie Noblowskie postanowiło w tym roku nagrodzić dwóch amerykańskich badaczy, Victora Ambrosa i Gary’ego Ruvkuna, za odkrycie mikroRNA – malutkich odcinków kwasów nukleinowych o bardzo ważnej funkcji.
Na początek trochę wiedzy. Kwasy nukleinowe występują w dwóch formach. Kwas deoksyrybonukleinowy (wcześniej dezoksyrybonukleinowy), DNA, zawarty jest w jądrze komórkowym. To w nim zapisane są geny. Do odczytywania informacji genetycznej i przełożenia jej na wytwarzanie cząsteczek białka potrzebny jest kwas rybonukleinowy, w skrócie RNA. Dzieli się go na wiele typów, wszystkich jednak nie będę omawiał, proszę się nie bać. Ten, który odczytuje DNA w jądrze, nazywany jest mRNA (ang. messenger RNA, informacyjny kwas rybonukleinowy).
W latach 80. XX w. obaj uhonorowani dziś badacze pracowali w Wielkiej Brytanii w laboratorium H. Roberta Horvitza, laureata Nagrody Nobla z 2002 r. Victor Ambros zrobił doktorat u innego laureata Nobla z medycyny, nagrodzonego w 1975 r. Davida Baltimore’a. U Horvitza dwaj uczeni zajmowali się maleńkim, zaledwie jednomilimetrowym robaczkiem Caenorhabditis elegans. Ten nicień (przedstawiciel typu obleńców) jest częstym gościem w naukowych pracowniach biologicznych. Mimo małych rozmiarów ma mięśnie, układ nerwowy i wiele innych komórek wyspecjalizowanych. Badacze studiowali szczepy nicieni, które miały zmutowane geny lin-4 i lin-14. Ambros wcześniej wykazał, że lin-4 był negatywnym regulatorem lin-14. W jaki sposób go hamował, tego nikt nie wiedział.
Zdrowie to inwestycja!
Przyszłość ginekologii onkologicznej: wyspecjalizowane szpitale, badania molekularne, nowoczesne leki
Prof. dr hab. n. med. Mariusz Bidziński – konsultant krajowy w dziedzinie ginekologii onkologicznej, kierownik Kliniki Ginekologii Onkologicznej w Narodowym Instytucie Onkologii im. Marii Skłodowskiej-Curie – Państwowym Instytucie Badawczym w Warszawie.
Wrzesień jest Miesiącem Świadomości Nowotworów Ginekologicznych. O czym w związku z tym warto przypomnieć?
– O tym, że schorzenia te dotykają ogromną liczbę kobiet na całym świecie. Wiele z nich umiera, gdyż choroba została wykryta za późno. Edukacja i świadomość społeczna są kluczowe, ponieważ badania profilaktyczne mogą uratować życie. Zbyt wiele kobiet zgłasza się do lekarza dopiero wtedy, gdy objawy są już wyraźne, co często oznacza zaawansowane stadium choroby.
W Polsce co roku na raka umiera prawie 14 tys. kobiet, z czego niemal połowa na nowotwory ginekologiczne. Dlaczego tak się dzieje?
– Główną przyczyną jest zbyt późne wykrycie choroby. W przypadku nowotworów ginekologicznych, takich jak rak szyjki macicy czy rak jajnika, wczesne stadia często nie dają charakterystycznych objawów, co utrudnia rozpoznanie. Dlatego tak ważne są badania profilaktyczne. Zdrowie to inwestycja!
Jakie badania i jak często należy wykonywać?
– Ogólnie rzecz biorąc, zaleca się badanie cytologiczne co trzy lata, bezpłatnie dla kobiet od 25. do 64. roku życia, a mammografię co dwa lata, bezpłatnie dla pań od 45. do 74. roku życia. Niezbędne są też wizyty u ginekologa, nawet jeśli kobieta nie odczuwa żadnych dolegliwości.
Dlaczego wiele kobiet nie zauważa w porę niepokojących objawów?
– Ponieważ mogą być subtelne i łatwe do przeoczenia. Tymczasem nieprawidłowe krwawienia, plamienia, zwłaszcza po menopauzie, są sygnałami ostrzegawczymi i wymagają konsultacji z lekarzem. Pierwszym symptomem raka szyjki macicy mogą być plamienia przy współżyciu czy po wysiłku fizycznym. Rak trzonu macicy również objawia się krwawieniami. Rak jajnika jest bardziej podstępny – symptomy takie jak wzdęcia, uczucie pełności w brzuchu czy powiększenie obwodu brzucha są niespecyficzne i często mylone z problemami gastrycznymi. Dlatego wszelkie niepokojące objawy powinny być konsultowane z ginekologiem.
Wywiad przygotowany przez Stowarzyszenie Dziennikarze dla Zdrowia w związku z debatą „Nowotwory ginekologiczne – CZAS DZIAŁAĆ! Nowoczesne leczenie nowotworów ginekologicznych a polski system ochrony zdrowia”, zorganizowaną w ramach cyklu „Quo Vadis Salus Feminae? Wrzesień 2024 – Miesiąc Świadomości Nowotworów Ginekologicznych”.
Nie musimy przegrywać z rakiem
Rocznie umiera 110 tys. pacjentów z chorobą onkologiczną, a przynajmniej 30 tys. z nich mogłoby żyć Prof. Cezary Szczylik Panie profesorze, jak pan ocenia program Krajowej Sieci Onkologicznej? – Na razie nie można na ten temat nic powiedzieć. Przypomnę, że Ministerstwo Zdrowia trzy lata temu wyasygnowało kwotę ok. 40 mln zł na program pilotażowy. Zdecydowano, że będzie on prowadzony w dwóch ośrodkach. Nie wiem, dlaczego akurat te dwa ośrodki wybrano, ale wszystko jedno… Byłem świadkiem
Agnieszka nikomu nie mówiła o śmierci
Umarła, gdy ją karmiłem DWIE SKAŁY – Tam są takie dwie skały, one zawsze dają cień – Agnieszka powiedziała to bardzo słabym głosem. Chciała powiedzieć coś więcej, ale lekarka z hospicjum domowego, którą poinformowaliśmy o naszym pomyśle, pogłaskała ją tylko po ręce. Był początek maja 2022 r. Zaczynał się piąty rok choroby nowotworowej mojej żony. Wiedzieliśmy, że walkę przegrała. 28 kwietnia Agnieszka miała ostatnią wizytę w klinice. Nikt już niczego nie ukrywał. Jej stan –
Korepetycje z życia
Na Ranczu Palomino młodzież po chorobach onkologicznych zdobywa nowe umiejętności Zaczynamy zwyczajnie, od ozdobienia prostego słoika. Tak, jak najbardziej lubimy. Potem jest już trudniej. Do słoika wędrują karteczki, na których zapisujemy nasze sukcesy, wydarzenia, które zostawiły w nas pozytywne wspomnienia, spotkania z ludźmi, którzy miło zapisali się w naszej pamięci. To zadanie wzMOCNIonych Warsztatów ma na celu umocnienie wiary w siebie i akceptację własnej osoby. Rozglądam się po sali. Niektórym uczestnikom szukanie pozytywnych momentów przychodzi z trudem,
Od szczepionki na covid do leczenia raka
Widać postęp w leczeniu nowotworów. Największe nadzieje wiązane są ze szczepionkami przeciw czerniakowi Prawie każdy z nas zna lub znał kogoś, kto zmagał się z nowotworem. Według danych WHO w 2020 r. odnotowano niemal 10 mln zgonów, których przyczyną był rak. Od lat uczeni starają się znaleźć skuteczne metody jego leczenia. Chirurdzy, specjaliści od radioterapii i chemioterapii oraz naukowcy z całego świata pracujący nad nowymi lekami dokonali w ostatnich dekadach znacznego postępu. Doświadczenia z walki z koronawirusem