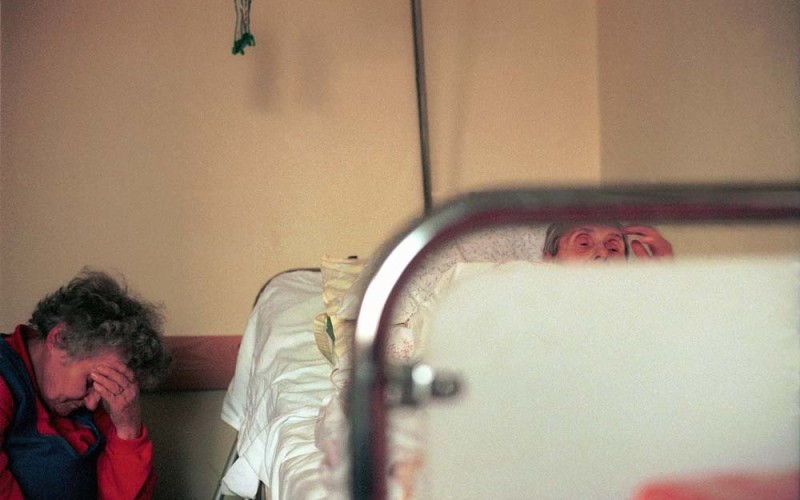
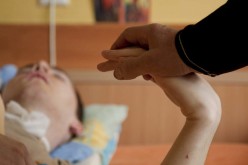
Kiedy powstawał pakiet onkologiczny, zapomniano włączyć do niego medycynę paliatywną W warszawskim hospicjum Caritas, które dysponuje 24 miejscami, na przyjęcie oczekuje 39 chorych. – Od początku roku zmarło 90 osób, które nie zdążyły do nas trafić – mówi lek. med. Barbara Kołakowska, kierownik medyczny placówki. Niewiele lepiej wygląda sytuacja hospicjów domowych, które opiekują się pacjentami w domu. – Na przyjęcie niejednokrotnie czeka się aż sześć tygodni – informuje mgr Elżbieta Ruta, konsultant wojewódzki w dziedzinie pielęgniarstwa i opieki paliatywnej dla województwa łódzkiego. – W niektórych województwach czas oczekiwania na przyjęcie wynosi trzy miesiące – dodaje dr Aleksandra Ciałkowska-Rysz, kierownik Pracowni Medycyny Paliatywnej Katedry Onkologii Uniwersytetu Medycznego w Łodzi. – Część osób umrze, zanim zostanie przyjęta do hospicjum. Każdy człowiek ma prawo do godnego życia, bez względu na jego etap. Obowiązkiem państwa jest zapewnienie opieki cierpiącym i nieuleczalnie chorym. Brak takiej pomocy to łamanie zasad konstytucji. Dostęp do opieki paliatywnej należy się w ramach świadczeń gwarantowanych każdemu obywatelowi. Tymczasem chorzy na raka często nie mogą liczyć na pomoc hospicjum. Niedofinansowanie, brak leków Co roku z powodu chorób przewlekłych umiera 320 tys. osób. Z opieki paliatywnej korzysta ok. 100 tys., 90% to chorzy z nowotworem. Potrzeby są coraz większe, bo społeczeństwo się starzeje. My zaś dysponujemy 154 hospicjami stacjonarnymi, 343 hospicjami domowymi dla dorosłych i 52 dla dzieci oraz 132 poradniami. To zdecydowanie za mało, stąd brak dostępu do opieki. Kolejnym problemem jest niedofinansowanie świadczeń medycyny paliatywnej. Ich wycena nie zmieniła się od 2009 r. Hospicja dostają z NFZ 200 zł na pacjenta, podczas gdy potrzeba dwa razy tyle. – W związku z tym istnieje groźba likwidacji niektórych łóżek medycyny paliatywnej w szpitalach – ostrzega dr Ciałkowska-Rysz – a to powiększy problemy z dostępnością. Jednak dyrektorzy oddziałów szpitalnych oraz hospicjów radzą sobie… bo muszą. Wielu szuka dofinansowania poza systemem, opierając się głównie na dobrej woli darczyńców. Dr Andrzej Stachowiak prowadzący w Bydgoszczy Dom Sue Ryder mówi, że cały czas uczy się pokory. Jeśli się udaje, zbiera pieniądze. Ale często jest zmuszony przerzucać część wydatków na chorych i ich rodziny albo ograniczać się do przyjmowania najtrudniejszych pacjentów. Innym problemem hospicjów i ich dyrektorów jest brak leków. Pacjenta na szpitalnym oddziale onkologii NFZ wycenia wyżej niż chorego na oddziale medycyny paliatywnej, chociaż jeden i drugi mają ten sam nowotwór. To ewidentna dyskryminacja. W najgorszej sytuacji są hospicja domowe. – Szukamy instytucji, która zakupi nam morfinę spinal, abyśmy mogli ją podawać naszym pacjentom – skarży się dr Elwira Góraj z Poradni Leczenia Bólu w Grodzisku Mazowieckim. Lekarze domagają się zniesienia limitów na leki i zrównania w prawach wszystkich pacjentów. Kiedy powstawał pakiet onkologiczny, który tworzono, opierając się na modelu brytyjskim, zapomniano włączyć do niego medycynę paliatywną, jak to jest w Wielkiej Brytanii, gdzie pacjent ma bezpłatne, nielimitowane leki. Lekarze walczą o godne życie pacjenta terminalnego, zgodnie z ideą współczesnej medycyny paliatywnej. Nie sprzyja temu prawo, zabraniając ciężko chorym pacjentom prowadzenia pojazdów po zażyciu morfiny. Ten zakaz wynika z rozporządzenia ministra spraw wewnętrznych, które zrównuje działanie opioidów z alkoholem. – To błędne rozumowanie. Dawki opioidów, jakie dostają nasi pacjenci, są absolutnie bezpieczne i nie zaburzają świadomości na tyle, by chorzy nie mogli kierować samochodem. Częściej nie mogą tego robić z innych powodów, np. z uwagi na osłabienie czy zawroty głowy – tłumaczy dr Tomasz Dzierżanowski z Pracowni Medycyny Paliatywnej Uniwersytetu Medycznego w Łodzi. Ale w tym przypadku państwo nie wkracza. Tymczasem dla jakości życia tych osób niezmiernie ważne jest, aby nie rezygnowały z różnych aktywności. Tego typu zakazy ograniczają dostęp do nich. – Niestety, dla decydentów najlepszy pacjent to taki, który nie wychodzi z łóżka – komentuje dr Dzierżanowski. Braki personelu W opiece hospicyjnej działa za mało lekarzy medycyny paliatywnej. – Na jednego specjalistę wypada 1,1 tys. chorych rocznie, a zapotrzebowanie jest 10 razy wyższe – mówi dr Jadwiga
Udostępnij:
- Share on Facebook (Otwiera się w nowym oknie) Facebook
- Share on X (Otwiera się w nowym oknie) X
- Share on X (Otwiera się w nowym oknie) X
- Share on Telegram (Otwiera się w nowym oknie) Telegram
- Share on WhatsApp (Otwiera się w nowym oknie) WhatsApp
- Email a link to a friend (Otwiera się w nowym oknie) E-mail
- Drukuj (Otwiera się w nowym oknie) Drukuj
Aby uzyskać dostęp, należy zakupić jeden z dostępnych pakietów:
Dostęp na 1 miesiąc do archiwum Przeglądu lub Dostęp na 12 miesięcy do archiwum Przeglądu
Porównaj dostępne pakiety