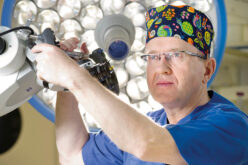
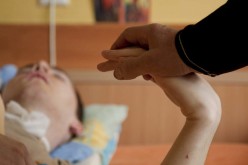
W pewnym momencie choroba Alzheimera bardziej staje się problemem opiekuna, a nie pacjenta Prof. Tomasz Gabryelewicz – przewodniczący Polskiego Towarzystwa Alzheimerowskiego Starość się nie udała Panu Bogu. – No nie udała się. Oprócz wielu degradujących jakość życia chorób niektóre starsze osoby cierpią na otępienie. Od wielu lat interesuję się tym tematem. Najczęstszą przyczyną otępienia jest choroba Alzheimera. To ona odpowiada za ok. 70% otępień. Jednak chorób powodujących otępienie jest znacznie więcej. Otępienie to nic innego jak manifestacja kliniczna choroby Alzheimera albo innych chorób leżących u podłoża tego zespołu, takich jak choroba ciał Lewy’go, zwyrodnienia czołowo-skroniowe czy choroby naczyniowe mózgu. W Polsce żonglujemy różnymi terminami: demencja, otępienie starcze, choroba Alzheimera, skleroza. I to powoduje zamęt nie tylko wśród chorych i ich opiekunów, ale także wśród lekarzy. Otóż otępienie nie jest chorobą, lecz zespołem objawów z najbardziej typowym – osłabieniem pamięci. Zaburzeniu ulegają również inne funkcje poznawcze, takie jak myślenie, funkcje językowe czy wzrokowo-przestrzenne. W zespołach otępiennych występują też zaburzenia zachowania, zaburzenia psychotyczne i zaburzenia nastroju. Otępienie jest związane z wiekiem, najprawdopodobniej towarzyszyło ludzkości od bardzo dawna. Jest to termin polski, natomiast terminem łacińskim jest demencja. Jeszcze na początku XX w. stosunkowo niewiele osób dożywało wieku podwyższonego ryzyka wystąpienia choroby Alzheimera, która staje się problemem społecznym w populacji osób po 65. roku życia. Przyjmujemy, że co pięć lat podwaja się liczba pacjentów z tą chorobą. Czy te przerażające dane wiążą się z procesami cywilizacyjnymi? – Składa się na to bardzo wiele czynników. Natomiast najistotniejszym jest wiek. Mózg starzeje się tak jak cały organizm człowieka. U niektórych osób występuje zespół czynników ryzyka, które powodują, że ta choroba ujawnia się wcześniej, u innych później. Bardzo dobrze znamy te czynniki. Ta wiedza pozwala nam rekomendować działania protekcyjne, które mogą nieco opóźnić manifestację kliniczną choroby w postaci zespołu otępiennego. Bo choroba Alzheimera rozpoczyna się kilkanaście, a nawet kilkadziesiąt lat przed wystąpieniem otępienia. Mamy w tej chwili takie możliwości diagnostyczne, że rozpoznajemy ją już u 40- czy 50-latków całkowicie prawidłowo funkcjonujących, bez zaburzeń funkcji poznawczych. Ci ludzie zgłaszają się do nas, bo są zaniepokojeni faktem, że kilka osób w rodzinie miało chorobę Alzheimera. I rzeczywiście, u niektórych widzimy obecność procesu neurozwyrodnieniowego, który w konsekwencji za kilka, kilkanaście lat doprowadzi do otępienia. Jakie są te dobrze rozpoznane czynniki ryzyka, o których pan wspomniał? Na co zwrócić uwagę, co nas powinno zaniepokoić? – Czynniki ryzyka dzielimy na modyfikowalne oraz niemodyfikowalne – nie mamy na nie wpływu, nie możemy ich zmienić – takie jak płeć żeńska czy mutacje jednogenowe wywołujące chorobę. Na szczęście dotyczy to tylko ok. 1,5% pacjentów – większość przypadków choroby Alzheimera to przypadki sporadyczne. Grupa czynników modyfikowalnych to m.in. choroby powodujące uszkodzenie naczyń mózgowych i zaburzenie ich funkcji, które mogą spowodować szybszą progresję procesu alzheimerowskiego. Nadciśnienie tętnicze, choroba wieńcowa, hipercholesterolemia i cukrzyca to ewidentne czynniki ryzyka. Wczesne rozpoznawanie tych chorób i ich właściwe leczenie wpływają na zmniejszenie ryzyka wczesnej manifestacji choroby Alzheimera. Ponadto na jej rozwój wpływa tryb życia, używki: palenie papierosów, nieumiarkowane spożycie alkoholu, poza tym urazy głowy, czynniki psychologiczne, takie jak przewlekły stres, depresja, bezsenność. Zwraca się też uwagę na czynniki środowiskowe, m.in. zatrucie środowiska naturalnego. Dlatego pytałam, czy cywilizacja nas zabija. – No tak, bo wpływ na rozwój choroby Alzheimera mają różne czynniki środowiskowe i choroby cywilizacyjne. Jeśli je właściwie leczymy, zmniejszamy ryzyko wystąpienia tej choroby. Co możemy zrobić, by opóźnić jej skutki? – Znacząco progresję choroby Alzheimera spowolnić mogą: aktywność umysłowa – rekomendujemy wszystkie jej formy; aktywność fizyczna – WHO rekomenduje spacer minimum 10 km tygodniowo; dieta – jest coraz więcej doniesień, że ma bardzo duże znaczenie protekcyjne. Najbardziej uniwersalna, wzbudzająca najmniej kontrowersji jest dieta śródziemnomorska, zalecana również w innych chorobach neurologicznych czy kardiologicznych. Mamy dowody, że protekcja działa. Jeszcze kilka lat temu, mówiąc o chorobie Alzheimera, mówiliśmy o niemej epidemii,
Tagi:
#MeToo, alzheimer, choroba ciał Lewy’go, choroby, choroby cywilizacyjne, choroby otępienne, covid-19, cywilizacja, dieta, Kurier Warszawski, lekarze, medycyna, medycyna kliniczna, Mirosław Mossakowski, opiekuni osób niepełnosprawnych, osoby starsze, otępienie, pacjenci, Polskie Towarzystwo Alzheimerowskie, profilaktyka, starość, styl życia, Tomasz Gabryelewicz, WHO, zdrowie, zdrowie publiczne